antitarget (o fuera del objetivo ) es un receptor , enzima u otro objetivo biológico que, cuando se ve afectado por un medicamento, provoca efectos secundarios no deseados . Durante el diseño y desarrollo de los medicamentos , es importante que las compañías farmacéuticas se aseguren de que los nuevos medicamentos no muestren una actividad significativa en ninguno de los diversos antiactivos, la mayoría de los cuales se descubren en gran parte por casualidad. [1] [2]
Entre los antitargets más conocidos y más significativos son el hERG canal y el 5-HT 2B receptor , ambos de los cuales causando problemas a largo plazo con la función del corazón que pueden resultar (fatal síndrome de QT largo y fibrosis cardiaca , respectivamente), en una pequeña Pero la proporción impredecible de los usuarios. Ambos de estos objetivos se descubrieron como resultado de los altos niveles de efectos secundarios distintivos durante la comercialización de ciertos medicamentos y, mientras que algunos medicamentos más antiguos con una actividad importante de hERG todavía se usan con precaución, la mayoría de los medicamentos que se consideran fuertes 5 -HT 2Blos agonistas fueron retirados del mercado, y cualquier compuesto nuevo casi siempre dejará de desarrollarse si el análisis inicial muestra una alta afinidad por estos objetivos. [3] [4] [5] [6] [7] [8]
El agonismo de la 5-HT 2A receptor es un antitarget debido a los alucinógenos efectos que 5-HT 2A agonistas de los receptores están asociados. [9] Según David E. Nichols , "Las discusiones a lo largo de los años con muchos colegas que trabajan en la industria farmacéutica me informaron que si al detectar un nuevo fármaco potencial se encuentra que tiene actividad agonista de la serotonina 5-HT 2A , casi siempre señala El fin de cualquier desarrollo posterior de esa molécula ". [9] Sin embargo, hay algunas excepciones, por ejemplo, efavirenz y lorcaserin , que pueden activar el 5-HT 2AReceptor y causa efectos psicodélicos en altas dosis.
El dominio de aplicabilidad (AD) de un modelo QSAR es el espacio físicoquímico, estructural o biológico, el conocimiento o la información sobre los cuales se ha desarrollado el conjunto de entrenamiento del modelo y para los cuales es aplicable para hacer predicciones para nuevos compuestos.
El propósito de AD es establecer si se cumplen los supuestos del modelo y para qué productos químicos el modelo puede ser aplicable de manera confiable. En general, este es el caso de la interpolación en lugar de la extrapolación . Hasta ahora no existe un único algoritmo generalmente aceptado para determinar el AD: se puede encontrar una encuesta completa en un Informe y Recomendaciones de ECVAM Workshop 52. [1] Existe un enfoque bastante sistemático para definir las regiones de interpolación. [2]El proceso involucra la eliminación de valores atípicos y un método de distribución de densidad de probabilidad utilizando un muestreo ponderado por el núcleo. Otro enfoque ampliamente utilizado para la AD estructural de los modelos de regresión QSAR se basa en el apalancamiento calculado a partir de los valores diagonales de la matriz de sombrero de los descriptores moleculares de modelado. [3] [4] [5] Un reciente y riguroso estudio de evaluación comparativa de varios algoritmos AD identificó la desviación estándar de las predicciones del modelo como el enfoque más confiable. [6] Para investigar el AD de un conjunto de compuestos químicos de entrenamiento, se pueden analizar directamente las propiedades del espacio del descriptor multivariado de los compuestos de entrenamiento o más indirectamente a través de la distancia(o similitud) métricas. Cuando se usan métricas de distancia, se debe tener cuidado de usar un espacio vectorial ortogonal y significativo. Esto se puede lograr por diferentes medios de selección de características y análisis de componentes principales sucesivos .
Los antagonistas de los receptores β adrenérgicos (también llamados betabloqueantes o β-bloqueadores) se desarrollaron inicialmente en la década de 1960, para el tratamiento de la angina de pecho, pero ahora también se usan para la hipertensión , la insuficiencia cardíaca congestiva y ciertas arritmias . [1] En la década de 1950, se descubrió que el dicloroisoproterenol (DCI) era un antagonista β que bloqueaba los efectos de las aminas simpaticomiméticas en la broncodilatación, la relajación uterina y la estimulación cardíaca. Aunque el DCI no tenía utilidad clínica, un cambio en el compuesto proporcionó un candidato clínico, pronethalol , que se introdujo en 1962.
Desarrollo [ editar ]
Historia [ editar ]
Los β-bloqueantes son una clase inmensamente importante de medicamentos debido a su alta prevalencia de uso. El descubrimiento de los bloqueadores beta se remonta a más de 100 años, cuando los primeros investigadores tuvieron la idea de que las catecolaminas se unían selectivamente a las estructuras similares a los receptores y que esta era la causa de sus acciones farmacológicas . [3] En 1948, Raymond P. Ahlquist publicó un artículo seminal que concluye sus hallazgos, que había dos receptores distintos para los medicamentos de catecolamina, y que causaron diferentes respuestas en el músculo cardíaco . Los denominó adrenoceptores α y β. Estos hallazgos pronto serían una base para futuras investigaciones sobre el desarrollo de fármacos.. [4]
A principios de la década de 1960, James Black , un farmacólogo escocés , y sus colegas en el Imperial Chemical Industries (ICI) en Gran Bretaña estaban trabajando en una serie de compuestos bloqueadores β-adrenérgicos , pronethalol y propranolol . El Dr. Black se enfocó en desarrollar un medicamento que alivie el dolor de la angina de pecho , que resulta de la privación de oxígeno en el corazón. Su plan era crear un medicamento que disminuyera el requerimiento de oxígeno del corazón. Él planteó la hipótesis de que estos compuestosreducirían el consumo de oxígeno del corazón al interferir con los efectos de las catecolaminas.[4] En 1958, se describieron las propiedades farmacológicas del dicloroisoproterenol (DCI), un antagonista β descubierto unos años antes por el grupo Eli Lilly. [2] Fue la síntesis de DCI la que estableció que los receptores β podrían estar bloqueados químicamente y, por lo tanto, se pudo confirmar su existencia. [5] El DCI no tenía utilidad clínica, pero el reemplazo de los sustituyentes 3,4-dicloro, con unpuente de carbono para formar un derivado de naftiletanolamina, proporcionó un candidato clínico, pronethalol. [2]
En abril de 1963, las pruebas de toxicidad para pronethalol mostraron resultados de tumores tímicos en ratones. Sin embargo, se lanzó bajo el nombre comercial de Alderlin, como el primer bloqueador β clínicamente útil. El lanzamiento tuvo lugar en noviembre de 1963, cuando muchos ensayos clínicos a pequeña escala habían demostrado su eficacia en la angina y en ciertos tipos de arritmias. El pronethalol solo se comercializó para su uso en situaciones que ponen en peligro la vida. El Dr. James Black creó otro bloqueador β, llamado propranolol ; Un bloqueador β no selectivo . Los ensayos clínicos comenzaron en el verano de 1964 y, un año después, el propranolol se lanzó con el nombre comercial Inderal , solo dos años y medio después de su primera prueba. [4]Resultó tener una potencia más alta que el pronethalol, con menos efectos secundarios . [6] El propranolol se convirtió en el primer fármaco importante en el tratamiento de la angina de pecho , desde la introducción de los vasodilatadores coronarios (como la nitroglicerina ), casi 100 años antes. El propranolol se convirtió en el fármaco más vendido, utilizado para tratar una amplia gama de enfermedades cardiovasculares , como arritmia, hipertensión y cardiomiopatía hipertrófica . [4] [7]
La evolución de los bloqueadores β no selectivos y selectivos [ editar ]
Cuando se lanzó el propranolol, ICI comenzaba a experimentar la competencia de otras compañías. Esta amenaza potencial condujo a refinamientos continuos en la estructura farmacológica de los β-bloqueadores y a los avances posteriores en la administración de fármacos . ICI estudió los análogos aún más y en 1970 lanzó el practolol ( figura 4 ) con el nombre comercial Eraldin. Fue retirado del mercado unos años más tarde debido a los graves efectos secundarios que causó, sin embargo, desempeñó un papel importante en el estudio fundamental del β-bloqueo y los β-receptores. [4] La retirada de Eraldin le dio a ICI el impulso para lanzar otro bloqueador β, atenolol, que fue lanzado en 1976 bajo el nombre comercial Tenormin. Atenolol es un selectivo β1-receptor antagonista y fue desarrollado para el propósito de obtener la “ideal β-bloqueador”. Pronto se convirtió en uno de los medicamentos para el corazón más vendidos . [4] El proyecto del bloqueador β de ICI se basó en la teoría de los receptores duales de Ahlquist. Los medicamentos que resultaron de este proyecto, desde el propranolol hasta el atenolol, ayudaron a establecer la teoría de los receptores entre los científicos y las compañías farmacéuticas. [4] [6]
El progreso en el desarrollo de bloqueadores β condujo a la introducción de fármacos con diversas propiedades. Se desarrollaron β-bloqueantes con una selectividad relativa para los receptores β1 cardíacos (por ejemplo, metoprolol y atenolol), actividad agonista adrenérgica parcial ( pindolol ), actividad de bloqueo adrenérgico αconcomitante (por ejemplo, labetalol y carvedilol ) y actividad vasodilatadora directa adicional ( nebivolol). ). Además, se desarrollaron formulaciones de acción prolongada y ultracortas de bloqueadores beta. [7] En 1988, Sir James Black recibió el Premio Nobel.En medicina por su trabajo en el desarrollo de fármacos. [3] [4] [6] [7]
Mecanismo de acción [ editar ]
Farmacocinética [ editar ]
Los antagonistas del receptor β-adrenérgico tienen acciones terapéuticas y farmacodinámicas similares en pacientes con trastornos cardiovasculares. Varían mucho en sus propiedades farmacocinéticas , ya que demuestran un alto rango de valores en la unión a proteínas plasmáticas, el porcentaje de fármaco eliminado por el metabolismo o sin cambios en la proporción de extracción de orina y hepática . [7] [8] Cada uno de los bloqueadores β posee al menos un centro quiral y un alto grado de enantioselectividad cuando se une al receptor β-adrenérgico. Para aquellos β-bloqueadores que contienen un solo centro quiral , el (-)el enantiómero tiene una afinidad mucho mayor en la unión al receptor β-adrenérgico que el enantiómero (+). Todos los bloqueadores β utilizados de forma sistémica se administran como racematos , excepto el timolol . [8]
Unión a receptores β adrenérgicos [ editar ]
La farmacología molecular ha identificado tres tipos diferentes de receptores β-adrenérgicos. Los receptores β1 están ubicados en el corazón y consisten en aproximadamente el 75% de todos los receptores β. Los receptores β2 se pueden encontrar en los músculos lisos de los vasos y en los bronquios. Se presume que los receptores β3están involucrados en el metabolismo de los ácidos grasos y se encuentran en los adipocitos . [9] Los bloqueadores β causan una inhibición competitiva del receptor β, que contrarresta los efectos de las catecolaminas. [9] [10] Los receptores β1 y β2 son proteínas GReceptores acoplados, que se acoplan a las proteínas Gαs. Cuando se activa, estimula un aumento de cAMP intracelular a través de la adenilil ciclasa. El AMPc, que es el segundo mensajero, activa la proteína quinasa A, que fosforila el canal de calcio de la membrana y aumenta la entrada de calcio en el citosol . La proteína quinasa A también aumenta la liberación de calcio del retículo sarcoplásmico , lo que causa un efecto inotrópico positivo . La fosforilación de troponina I y fosfolambanpor la proteína quinasa A causa el efecto lusitrópico.Efectos de los β-bloqueadores. Esto aumenta la recaptación de calcio por el retículo sarcoplásmico . [9]
Los β-bloqueantes son fármacos simpaticolíticos . Algunos bloqueadores β activan parcialmente el receptor y evitan que las catecolaminas se unan al receptor, haciéndolos agonistas parciales . Proporcionan un fondo de actividad simpática, mientras que previenen la actividad simpática normal y mejorada. Estos β-bloqueantes poseen actividad simpaticomimética intrínseca (ISA). Algunos de ellos también poseen lo que se denomina actividad estabilizadora de la membrana (MSA) en las fibras musculares miocárdicas . [11]
Selectividad [ editar ]
Los bloqueadores β pueden ser selectivos para el receptor adrenérgico β 1 , β 2 , o para no ser selectivos. Al bloquear el receptor β 1 es posible reducir la frecuencia cardíaca, la conducción de la velocidad y la contractilidad. El bloqueo del receptor β 2 promueve la contracción del músculo liso vascular, lo que resulta en un aumento de la resistencia periférica . [12] El bloqueo del receptor β 2 reduce efectivamente la actividad simpática, lo que resulta en la reducción de la plaqueta asociada y la coagulación.activación. Esta es la razón por la que un tratamiento con bloqueador β no selectivo puede resultar en un menor riesgo de eventos embólicos arteriales y venosos . [13]
Síntesis [ editar ]
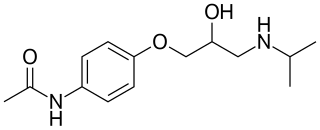
La síntesis para un bloqueador β estándar comienza con la mono-alquilación de catecol para dar un éter (ver figura 4 ). [14]
El paso fundamental, y generalmente el último, en la síntesis de los bloqueadores beta consiste en agregar una cadena lateral de propanolamina. Esto se puede hacer siguiendo dos vías que involucran la alquilación de un fenóxido apropiado con epiclorhidrina (ECH). La primera forma se muestra como la forma superior en la figura 5. Consiste en fenóxido reaccionando en el oxirano y dando como resultado un alcóxido, que desplaza el cloruro adyacente para formar un nuevo anillo de epóxido . La segunda forma se muestra como la ruta inferior en la figura 5 . Consiste en el desplazamiento del halógeno directamente con un S N 2.Reacción para dar el mismo éter glicídico. Al seguir ambas vías, el carbono quiral central conserva su configuración, que es una parte importante a considerar cuando se sintetizan fármacos definidos enantioméricamente. La apertura del anillo del anillo epóxido en el éter glicídico se realiza con una amina apropiada, como isopropilamina o terc-butilamina, y conduce al compuesto de ariloxipropanolamina que consiste en una amina secundaria. Esta amina se conoce generalmente como el requisito estructural para la actividad bloqueadora adrenérgica β. [14]
( S ) -propranolol [ editar ]
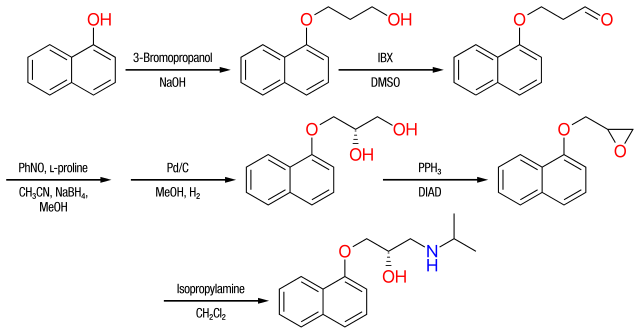
El propranolol existe en dos enantiómeros diferentes, los enantiómeros ( S ) - (-) y ( R ) - (+). El isómero ( S ) es 100 veces más potente que el isómero ( R ) y esa es la regla general para la mayoría de los bloqueadores β. Es posible producir el enantiómero ( S ) -propranolol a partir de α-naftol y 3-bromopropanol como se ve en la figura 6 . [15] [16] El α-naftol y el 3-bromopropanol se calientan a reflujo durante 6 horas para dar alcohol. El alcohol se oxida utilizando ácido 2-yodoxibenzoico (IBX) para dar aldehído . El aldehído se somete a L -prolina.Catalización de α-aminoxilación asimétrica y se realiza una reducción con NaBH 4 en metanol . Se obtiene un diol por hidrogenolisis catalizada por Pd / C. Finalmente, el diol se convierte en epóxido utilizando la reacción de Mitsunobu y se agitó con isopropilamina en CH 2 Cl 2 para dar ( S ) -propranolol. [15]
Relación estructura-actividad (SAR) [ editar ]
El sitio de unión de los bloqueadores β al receptor es el mismo que para las catecolaminas endógenas , como la noradrenalina y la adrenalina . Esta unión se basa en los enlaces de hidrógeno entre el bloqueador β y el receptor, y por lo tanto no se basa en enlaces covalentes , lo que resulta en la reversibilidad de la unión. [17] Un paso significativo en el desarrollo de antagonistas β adrenérgicos fue el descubrimiento de que un puente de oximetileno (-OCH 2 -, figura 7) podría insertarse en la estructura de ariletanolamina de pronethalol para producir propranolol. El propranolol es una ariloxipropanolamina, que son bloqueadores β más potentes que las ariletanolaminas. Hoy en día, la mayoría de los bloqueadores β utilizados clínicamente son ariloxipropanolaminas. La longitud de la cadena lateral aumenta cuando se introduce un puente de oximetileno. Se ha demostrado que las cadenas laterales de ariloxipropanolamina pueden adoptar una conformación que coloca a los grupos hidroxilo y amina en más o menos la misma posición que con el bloqueador beta que no tiene este grupo como parte de la cadena lateral. [2]
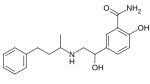
Después de la liberación de propranolol, la lipofilicidad relativa de los bloqueadores β como un factor significativo en su farmacología variada y compleja, se convirtió en un factor importante. Se sospechaba que los efectos secundarios inducidos centralmente por el propranolol podrían deberse a su alta lipofilia. Por lo tanto, se centró en sintetizar análogos con restos hidrófilos , colocados favorablemente para ver si los efectos secundarios disminuirían. Seleccionando grupos para -acilamino como el resto hidrófilo, los científicos sintetizaron un grupo de para -acilfenoxietanol y propanolaminas, y seleccionaron el practolol para ensayos clínicos. Practolol tenía una propiedad que no se había visto anteriormente con los bloqueadores β, que exhibía cardioselectividad (β 1selectividad). Los estudios de practolol demostraron que mover el grupo acilamino a las posiciones meta u orto, en el anillo de benceno , causó una pérdida de selectividad pero no la pérdida del bloqueo β en sí. Esto ilustró la importancia de la sustitución en para para la selectividad β 1 de los bloqueadores β. [5]
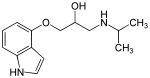
La Figura 8 muestra la relación estructura-actividad(SAR) para los bloqueadores beta. Para la función de un bloqueador β es esencial que el compuesto contenga un anillo aromático y una β-etanolamina. El anillo aromático puede ser benzoheterocíclico (como el indol ) o heterocíclico (como el tiadiazol). Esto es obligatorio. [5] [18] Las cadenas laterales pueden ser variables:
- La parte X de la cadena lateral puede estar directamente vinculada al anillo aromático o unida a través de un grupo -OCH 2 -
- Cuando X es —CH 2 CH 2 -, —CH = CH—, —SCH 2 - o —NCH 2 -, hay poca o ninguna actividad
- El grupo R 1 solo puede ser una sustitución secundaria y ramificada es la opción óptima
- Alquilo (-CH 3 ) sustituyentes en el α, β o γ de carbono (si X = -OCH 2 -) inferior beta bloqueo, especialmente en el carbono α
La regla general para la sustitución aromática es: orto > meta > párr . Esto da β-bloqueadores no selectivos. Los para-sustituyentes grandes generalmente disminuyen la actividad, pero los orto-grupos grandes conservan cierta actividad. La polisustitución en el carbono 2 y 6 hace que el compuesto sea inactivo, pero cuando la sustitución es en el carbono 3 y 5 hay algo de actividad. Para la cardioselectividad más alta, los sustituyentes deben ser los siguientes: para > meta > orto . Todo el bloqueo β está en un isómero, ( S ) -ariloxipropilamina y ( R ) -etanolamina. [5]
Uso clínico [ editar ]
Indicaciones cardiovasculares [ editar ]
Durante décadas, los β-bloqueadores se han utilizado en la medicina cardiovascular . Han demostrado reducir la morbilidad y la mortalidad . [19] En el síndrome coronario agudo , los bloqueadores beta se han recomendado como una indicación de clase IA en las guías de práctica clínica, porque el tratamiento disminuye la tasa de mortalidad. [20] Los bloqueadores β, junto con los bloqueadores de los canales de calcio , reducen la carga de trabajo del corazón y su requerimiento de oxígeno. Los bloqueadores beta a veces se usan en una terapia de combinación para tratar la angina, si un bloqueador beta no funciona lo suficientemente bien por sí solo. [19] Se utilizan como antiarrítmicos.Medicamentos en pacientes con hipertiroidismo , arritmia cardíaca , fibrilación auricular , aleteo auricular y taquicardia ventricular . El tratamiento con bloqueadores β reduce la incidencia de insuficiencia cardíaca repentina cuando el paciente ya ha tenido un infarto de miocardio. La razón es probablemente debido a sus efectos antiarrítmicos y también a los efectos antiisquémicos. [9] Una terapia con bloqueadores β también es útil en el infarto de miocardio, independiente de la insuficiencia cardíaca. La terapia ha sido muy útil para pacientes de alto riesgo. [21] Todos los bloqueadores beta son capaces de disminuir la presión arterial.Y por lo tanto son la primera elección de medicamentos para la hipertensión. Pero si se usan junto con los bloqueadores de los canales de calcio, los bloqueadores β tienen más funcionalidad. [22] También tienen un efecto sobre la miocardiopatía , el síndrome de taquicardia ortostática postural y la hipertensión portal , por nombrar algunos. [23] [24] [25]
Otras indicaciones [ editar ]
Existen pocas enfermedades, además de las cardiovasculares, sobre las que los bloqueadores beta tienen un efecto clínico. Estas enfermedades se mencionan en los siguientes subcapítulos. Además, hay enfermedades en las que los β-bloqueadores tienen un efecto clínico, pero no son la primera opción de tratamiento. No se mencionarán en los subcapítulos.
Temblor esencial [ editar ]
Cuando los síntomas de los temblores esenciales son considerablemente altos, los β-bloqueadores no selectivos son una opción de tratamiento importante y generalmente la primera opción. Los estudios han demostrado que el propranolol redujo más los síntomas en esa categoría. Los bloqueadores β se pueden usar solos o en combinación. [26]
El glaucoma [ editar ]
El glaucoma es causado por una alta presión intraocular (PIO). Los bloqueadores beta reducen la PIO y son la terapia más común. La mayoría de los pacientes, que usan los β-bloqueadores tópicos, necesitan terapia adyuvante para lograr una reducción de la PIO objetivo. Uno de los fármacos más utilizados en la terapia complementaria es la dorzolamida . [27]
Teratogenicidad [ editar ]
Se informa que la hipertensión complica uno de cada diez embarazos, lo que lo convierte en el trastorno médico más común en el embarazo. Es importante tener un diagnóstico correcto de hipertensión durante el embarazo, con énfasis en diferenciar la hipertensión preexistente de la hipertensión inducida por el embarazo ( gestacional y el síndrome de preeclampsia ). Durante el embarazo, el desafío es determinar cuándo usar medicamentos antihipertensivos y qué nivel de presión arterial se debe alcanzar. [28] Se debe encontrar un equilibrio entre el riesgo potencial para la salud del bebé relacionado con la exposición al medicamento y el riesgo para la madre y el bebé debido a una afección médica no tratada (hipertensión grave). [29]
El uso de drogas antihipertensivas durante el embarazo es relativamente común y está aumentando. [30] Solo una pequeña proporción de los fármacos antihipertensivos disponibles se han probado en mujeres embarazadas, y muchos están contraindicados. [ cita requerida ] Es importante que la exposición de los medicamentos al bebé sea lo más pequeña posible. [28] No está claro si tratar a las mujeres que tienen hipertensión leve o moderada durante el embarazo con medicamentos antihipertensivos es beneficioso. [31] [29]
Los antihipertensivos del primer trimestre más comunes son los bloqueadores beta. Las consecuencias del tratamiento con β-bloqueador durante el embarazo son discutibles. Algunos estudios informan una conexión entre el tratamiento con bloqueadores β y los pequeños recién nacidos prematuros (SGA) para la edad gestacional, mientras que otros no lo hacen. [32] Según los metanálisis, el uso de bloqueadores beta orales durante el primer trimestre no mostró aumento en las probabilidades de anomalías congénitas importantes . Sin embargo, los análisis que examinaron las malformaciones específicas de los órganos observaron mayores probabilidades de defectos cardiovasculares, labio leporino y defectos del tubo neural. [33] La Administración de Drogas y Alimentos de los Estados Unidos (FDA) clasifica los bloqueadores beta en diferentesLas categorías de embarazo dependen de la seguridad de los medicamentos y varían de la categoría B a D, es decir, ningún bloqueador β es completamente seguro para usar durante el embarazo [34]
| No selectivo | Categoría FDA | β 1- selectiva | Categoría FDA |
| Labetalol | do | Atenolol | re |
| Pindolol | segundo | Acebutolol | segundo |
| Propranolol | do | Bisoprolol | do |
| Timolol | do | Nebivolol | do |
| Sotalol | segundo | Metoprolol | do |










No hay comentarios:
Publicar un comentario