Las hormonas del sistema reproductivo
| Índice de esta página |
Las hembras
- una mezcla de estrógenos de los cuales 17β-estradiol es el más abundante (y más potente).
- progesterona .
Los estrógenos
Los estrógenos son esteroides . Ellos- son los principales responsables de la conversión de las niñas en las mujeres sexualmente maduras.
- desarrollo de los senos
- un mayor desarrollo del útero y la vagina
- ampliación de la pelvis
- el crecimiento del vello púbico y axilar
- aumento en el tejido adiposo (grasa) de tejido
- participar en la elaboración mensual del cuerpo para un posible embarazo
- participar en el embarazo si se produce
- Ellos antagonizan los efectos de la hormona paratiroidea , minimizando la pérdida de calcio de los huesos y por lo tanto ayudando a mantener los huesos fuertes.
- Promueven la coagulación de la sangre.
Progesterona
¿Cómo los estrógenos y la progesterona lograr sus efectos
Los esteroides, como los estrógenos y la progesterona son pequeñas, hidrofóbicas moléculas que se transportan en la sangre unido a una globulina sérica .- En las células "objetivo", es decir, células que cambian su expresión génica en respuesta a la hormona, se unen al receptor de proteínas localizadas en el citoplasma y / o núcleo.
- El complejo hormona-receptor entra en el núcleo (si se formó en el citoplasma) [ Ver ] y
- se une a secuencias específicas de ADN, llamadas estrógeno (o progesterona) elementos de respuesta
- Elementos de respuesta se ubican en los promotores de genes.
- El complejo hormona-receptor actúa como un factor de transcripción (a menudo la contratación de otros factores de transcripción para ayudar), que
- prende (a veces fuera) la transcripción de los genes.
- La expresión génica en la célula produce la respuesta.
| Enlace a una discusión de los receptores de esteroides y sus elementos de respuesta junto con una vista estéreo de un receptor de esteroides unido a la hélice de ADN de su elemento de respuesta. |
| Algunas células "diana" también tienen otros tipos de receptores de estrógeno y progesterona que se incrustan en una membrana ( retículo endoplásmico y la membrana plasmática , respectivamente). La unión de la hormona a ellos produce efectos más rápidos que los de los receptores nucleares. Por ejemplo, el esperma humano tiene receptores que dentro de un segundo de estar expuestos a la progesterona activan los espermatozoides al aumento de la motilidad [ Enlace ]. |
Reglamento de estrógeno y progesterona
La síntesis y secreción de estrógenos es estimulada por la hormona folículo-estimulante (FSH), que es, a su vez, controlada por el hipotálamo de la hormona liberadora de gonadotropina (GnRH).| Hipotálamo | → | GnRH | → | Pituitaria | → | FSH | → | Folículo | → | Los estrógenos |
Los altos niveles de estrógenos suprimen la liberación de GnRH (bar) proporcionar un control de retroalimentación negativa de los niveles hormonales.
Funciona así: La secreción de GnRH depende de ciertas neuronas en el hipotálamo que expresan un gen ( KISS-1 ) que codifica una proteína de 145 aminoácidos. A partir de este se cortan varios péptidos cortos colectivamente llamados kisspectina . Estos son secretadas y se unen a los receptores G acoplados a la proteína en la superficie de las neuronas de GnRH que estimulan a la liberación de GnRH. Sin embargo, altos niveles de estrógeno (o progesterona o testosterona) inhiben la secreción de kisspectina y suprimen aún más la producción de esas hormonas.
La progesterona producción es estimulada por la hormona luteinizante (LH), que también es estimulada por GnRH.
| Hipotálamo | → | GnRH | → | Pituitaria | → | LH | → | Corpus luteum | → | Progesterona |
El Menstrual Cycle
Aproximadamente cada 28 días, un poco de sangre y otros productos de la desintegración del revestimiento interno del útero (el endometrio ) se descargan desde el útero, un proceso llamado menstruación . Durante este tiempo un nuevo folículo comienza a desarrollarse en uno de los ovarios.Después de la menstruación cesa, el folículo sigue desarrollando, que secretan una cantidad cada vez mayor de los estrógenos como lo hace.
- El creciente nivel de estrógeno hace que el endometrio se vuelva más grueso y más ricamente suministrado con los vasos sanguíneos y glándulas.
- Un aumento del nivel de LH hace que el óvulo en desarrollo dentro del folículo para completar la primera división meiótica ( meiosis I ), la formación de un ovocito secundario .
- Después de unas dos semanas, hay un aumento repentino en la producción de LH.
- Este aumento de LH desencadena la ovulación : la liberación del ovocito secundario en la trompa de Falopio .
- Bajo la continua influencia de la LH, el folículo ahora vacío se convierte en un cuerpo lúteo (de ahí el nombre de la hormona luteinizante LH).
- Estimulado por la LH, el cuerpo lúteo segrega progesterona que
- continúa la preparación del endometrio para un posible embarazo
- inhibe la contracción del útero
- inhibe el desarrollo de un nuevo folículo
- Si no la fertilización no se produce (que suele ser el caso),
- el creciente nivel de progesterona inhibe la liberación de GnRH, que, a su vez,
- inhibe aún más la producción de progesterona.
- A medida que el nivel de progesterona disminuye,
- el cuerpo lúteo comienza a degenerar;
- el endometrio comienza a descomponerse, sus células cometen muerte celular programada ( apoptosis );
- la inhibición de la contracción uterina se levanta, y
- el sangrado y los calambres de la menstruación comienzan.
Fertilización
La fertilización del huevo también está influenciada por la progesterona . Los espermatozoides nadan hacia el óvulo por quimiotaxis siguiendo un gradiente de la progesterona secretada por las células que rodean al óvulo. La progesterona se abre CatSper (" catión esperma ") canales en la membrana plasmática que rodea la parte anterior de la cola de los espermatozoides . Esto permite una afluencia de Ca 2 +iones que hace que el flagelo lata más rápidamente y enérgicamente.Más detalles sobre el proceso de la fecundación se presentan en este enlace .
Embarazo
A medida que el óvulo fecundado pasa por la trompa de Falopio, sufre sus primeras divisiones mitóticas . Al final de la semana, el embrión en desarrollo se ha convertido en una bola hueca de células llamadablastocisto . En este momento, el blastocisto alcanza el útero y se incrusta en el endometrio, un proceso llamado implantación . Con la implantación, se establece el embarazo.El blastocisto tiene dos partes:
- la masa celular interna , que se convertirá en el bebé, y
- el trofoblasto , que lo hará
- convertirse en la placenta y el cordón umbilical y
- comienzan a secretar humana gonadotropina coriónica ( HCG ).
- la misma subunidad alfa (de 92 aminoácidos) utilizado por TSH , FSH y LH y
- una subunidad beta única (de 145 aminoácidos).
Debido a que sólo el trofoblasto implantado hace HCG, su temprana aparición en la orina de mujeres embarazadas proporciona la base para la prueba más ampliamente utilizado para el embarazo (que puede proporcionar una señal positiva incluso antes de que hubiera comenzado la menstruación de otro modo).
Como embarazo continúa, la placenta se convierte en una fuente importante de progesterona , y su presencia es esencial para mantener el embarazo. Las madres en situación de riesgo de dar a luz antes de tiempo se puede dar un sintético progestina para ayudar a retener el feto hasta que esté a término.
Nacimiento
Hacia el final del embarazo,- La placenta libera grandes cantidades de CRH que estimula las glándulas pituitarias de la madre y su feto a secretar
- ACTH , que actúa sobre sus glándulas suprarrenales haciendo que se liberen el precursor de estrógeno sulfato de dehidroepiandrosterona ( DHEAS ).
- Esto se convierte en estrógeno por la placenta.
- El creciente nivel de estrógeno hace que las células del músculo liso del útero a
- sintetizar conexinas y forman uniones comunicantes . Gap cruces conectan las células eléctricamente para que se contraen juntos como comience el parto.
- expresar receptores para la oxitocina .
- La oxitocina es secretada por el lóbulo posterior de la hipófisis, así como por el útero.
- Las prostaglandinas se sintetizan en la placenta y el útero.
- La inhibición normal de contracción uterina por la progesterona está apagado por varios mecanismos mientras
- tanto la oxitocina y prostaglandinas causan que el útero se contraiga y comience el parto.
- Síntesis de leche es estimulada por la hormona pituitaria prolactina (PRL) , y
- su liberación de los senos es estimulada por la oxitocina .
- La leche contiene un péptido inhibidor . Si los pechos no están completamente vaciadas, el péptido se acumula e inhibe la producción de leche. Este autocrina tanto la acción coincide con la oferta con la demanda.
Otras hormonas
- Relaxin
Como el momento del nacimiento se acerca en algunos animales (por ejemplo, cerdos, ratas), este polipéptido se ha encontrado para:- relajar los ligamentos púbicos
- ablandar y agrandar la abertura en el cuello uterino.
- Activinas , Inhibinas , Folistatina .Estas proteínas se sintetizan dentro del folículo. Activinas y inhibinas se unen a la folistatina. Activinas aumentar la acción de FSH; inhibinas, como su nombre indica, la inhiben. ¿Qué tan importantes son en el ser humano aún está por verse. Sin embargo, el importante papel que la activina y el juego follistatina en el desarrollo embrionario de los vertebrados los justifica mencionar aquí.
Oral anticonceptivos: la "píldora"
La inhibición de la retroalimentación de la secreción de GnRH por los estrógenos y la progesterona es la base para la forma más utilizada de la anticoncepción. Docenas de diferentes formulaciones deestrógenos sintéticos o progestinas (parientes de progesterona) - o ambos - están disponibles. Su inhibición de la GnRH impide el aumento de mitad de ciclo de la LH y la ovulación. Por lo tanto no hay un óvulo para ser fertilizado.Por lo general, la preparación se toma durante unas tres semanas y luego se detuvo el tiempo suficiente para que se produzca la menstruación normal.
Los principales efectos secundarios de la píldora del tallo de una mayor tendencia a que se formen coágulos sanguíneos (estrógeno aumenta la coagulación de la sangre).
RU-486
RU-486 (también conocido como la mifepristona) es un esteroide sintético relacionado con la progesterona . A diferencia de las progestinas sintéticas utilizadas en los anticonceptivos orales que imitan las acciones de la progesterona, RU-486 es una progesterona antagonista ; es decir, bloquea la acción de la progesterona. Esto se hace mediante la unión más estrechamente a la del receptor de progesteronaque la progesterona en sí pero sin los efectos biológicos normales:- El complejo RU-486 / receptor no es activo como un factor de transcripción.
- Por lo tanto los genes que se activan por la progesterona están desactivados de la RU-486.
- Las proteínas necesarias para establecer y mantener el embarazo ya no son sintetizados.
- El endometrio se rompe.
- El embrión se separa de él y ya no puede hacer que la gonadotropina coriónica ( HCG ).
- En consecuencia, el cuerpo lúteo deja su producción de progesterona.
- La inhibición de la contracción uterina se levanta.
- Pronto el embrión y los productos de degradación del endometrio son expulsados.
RU-486 ha sido utilizada durante muchos años en algunos países. Sin embargo, las controversias que rodean el aborto en los Estados Unidos mantienen que sea autorizada para su uso aquí hasta septiembre de 2000.
Menopausia
El ciclo menstrual se prolonga durante muchos años. Pero con el tiempo, por lo general entre 42 y 52 años de edad, los folículos se vuelven menos sensibles a la FSH y LH. Ellos comienzan a secretar menos estrógeno. La ovulación y la menstruación se vuelve irregular y finalmente cesan. Este cese se llama menopausia.
Con los niveles de estrógeno ahora corriendo una décima parte o menos de lo que habían sido, el hipotálamo es liberado de su influencia inhibidora (bar).Como resultado ahora estimula la pituitaria a una mayor actividad. Las concentraciones de FSH y LH en la sangre se elevan a diez o más veces sus antiguos valores. Estos niveles elevados pueden causar una variedad de síntomas físicos y emocionales desagradables.
Hormona de la terapia de reemplazo (THR)
Muchas mujeres menopáusicas eligen tomar una combinación de estrógeno y progesterona después de que dejan de hacer su propio. Los beneficios son:- reducción en los síntomas desagradables de la menopausia
- una reducción en la pérdida de calcio de los huesos y por lo tanto una reducción de la osteoporosis y las fracturas que lo acompañan.
Quizás sintéticos moduladores de respuesta de estrógeno selectivos o SERM (raloxifeno es un ejemplo) proporcionará los efectos protectores sin los dañinos. Manténganse al tanto.
Ambientales estrógenos
Algunas sustancias que encuentran su camino en el medio ambiente, tales como- DDE , un producto de degradación del DDT insecticida vez ampliamente utilizado,
- DDT en sí - que todavía se utiliza en algunos países (por ejemplo, México), y
- PCBs , los productos químicos, una vez utilizados en una amplia variedad de aplicaciones industriales
Sin embargo, no existe todavía poca evidencia para apoyar estas preocupaciones.
- No relación epidemiológica se ha encontrado entre la incidencia de cáncer de mama y los niveles de estos compuestos en el cuerpo.
- En cuanto a los estudios de laboratorio que encontraron un efecto sinérgico de dos de estas sustancias en la unión al receptor (hallazgos que crearon la gran alarma), estos no se han replicado en otros laboratorios, y los autores del informe original desde entonces han retirado como no válido.
Los machos
El director de andrógenos (hormona sexual masculina) es la testosterona . Este esteroide es fabricado por las células intersticiales (Leydig) de los testículos . La secreción de testosterona aumenta bruscamente en la pubertad y es responsable para el desarrollo de las denominadas características sexuales secundarias (por ejemplo, la barba) de los hombres.
La testosterona es también esencial para la producción de esperma.
| Enlace al diagrama que muestra la ubicación y la estructura de los testículos. |
| Hipotálamo | → | GnRH | → | Pituitaria | → | LH | → | Testículos | → | La testosterona |
En ratones, la osteocalcina, una hormona secretada por los osteoblastos del hueso [ Enlace ], estimula la síntesis de testosterona por las células de Leydig, incluso con más fuerza que la LH. Si este efecto se produce en los seres humanos aún está por verse.
Los hombres necesitan estrógeno, también!
En 1994, un hombre se describió que era homocigoto para una mutación en el gen que codifica el receptor de estrógeno . Una sola mutación sin sentido había convertido un codón (CGA) para la arginina temprano en la proteína en un codón de parada (TGA). Por lo tanto no receptor de estrógeno completa podría ser sintetizado.Este hombre era un extra alto, tenía osteoporosis y del "golpe de rodillas", pero era por lo demás bien. Su defecto genético confirma el importante papel que el estrógeno tiene en ambos sexos de lo normaldesarrollo de los huesos .
No se sabe si este hombre era fértil o no. Sin embargo, las mutaciones en el gen del receptor de estrógeno se han encontrado en otros hombres que son estériles, y los ratones machos cuyos receptores de estrógenos gen ha sido " eliminado "son estériles.
Otra función del estrógeno en los hombres. La acumulación de grasa en el abdomen, tan característico del envejecimiento hombres (incluyendo sinceramente suyo), es causada por la disminución de los niveles de estrógeno.
Anabólicos esteroides
Una serie de andrógenos sintéticos se utilizan con fines terapéuticos. Estos medicamentos promover un aumento en el tamaño del músculo con el resultado de aumentos en la fuerza y la velocidad. Esto los ha hecho popular entre algunos atletas, por ejemplo, los levantadores de pesas, ciclistas, corredores, nadadores, jugadores de fútbol profesional.Por lo general, estos atletas (mujeres, así como hombres) toman dosis mucho mayores que las que se utilizan en la terapia estándar. Tal uso ilícito conlleva peligros (además de estar prohibido en un evento debido a una prueba de drogas positiva): acné, una disminución de la libido, y - en los hombres - tamaño de los testículos y el número de espermatozoides por nombrar algunos.
Las anomalías genéticas de la función gonadal.
Hay muchas cosas que pueden salir mal con el desarrollo sexual tanto en hombres como en mujeres; afortunadamente raramente. Echemos un vistazo a algunos que resultan claramente de la herencia de mutaciones de un solo gen.- Las mutaciones heredadas en ambas copias del gen que codifica el receptor de GnRH resultado en el fracaso en el desarrollo en la pubertad.
- Las mutaciones en el gen que codifica el receptor de LH prevenir el desarrollo sexual normal en ambos sexos.
- Las mutaciones en el gen que codifica el receptor de FSH desarrollo de bloques de las gónadas, tanto en hombres como en mujeres.
- Las mutaciones en cualquiera de los genes que codifican las enzimas para la síntesis y el metabolismo de la testosterona interfieren con la función sexual normal en los hombres.
- Un espectro similar de trastornos en los machos puede ser causada por mutaciones en los genes que codifican el receptor de andrógenos .
¿Qué son las hormonas sexuales?
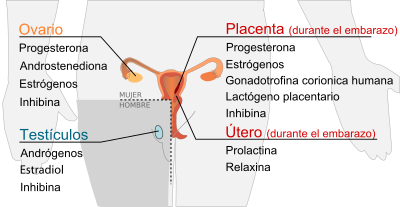
Las hormonas sexuales son las sustancias que fabrican y segregan las glándulas sexuales, es decir, el ovario en la mujer y el testículo en el varón. El ovario produce hormonas sexuales femeninas, es decir, estrógenos y gestágenos, mientras que el testículo produce hormonas sexuales masculinas o andrógenos. El estrógeno más importante que sintetiza el ovario es el estradiol, mientras que la progesterona es el más importante de los gestágenos. La testosterona es el andrógeno que produce el testículo.
Las hormonas sexuales femeninas desempeñan una función vital en la preparación del aparato reproductor para la recepción del esperma y la implantación del óvulo fecundado, mientras que los andrógenos intervienen de manera fundamental en el desarrollo del aparato genital masculino. Todas las hormonas sexuales se sintetizan a partir del colesterol.
Los folículos ováricos son el lugar de producción de estrógenos y progesterona. Estas hormonas se segregan de forma cíclica, con una secuencia que se repite cada 28 días aproximadamente durante la edad fértil de la mujer, y que se conoce con el nombre de ciclo menstrual. A partir de una determinada edad, que oscila entre los 40 y 60 años, la función ovárica se agota, se reduce la producción hormonal y cesan los ciclos menstruales. Este fenómeno biológico se conoce como menopausia.
La testosterona se produce en unas células especializadas del testículo llamadas células de Leydig. La producción de testosterona en el hombre se reduce también con el envejecimiento, aunque de forma menos brusca y marcada que en el sexo femenino.
¿Cómo se controla la producción de hormonas sexuales?
La síntesis de las hormonas sexuales está controlada por la hipófisis, una pequeña glándula que se encuentra en la base del cerebro. Esta glándula fabrica, entre otras sustancias, las gonadotropinas, que son las hormonas estimulantes del testículo en el hombre y del ovario en la mujer. Al llegar la pubertad se produce un incremento en la síntesis y liberación de gonadotropinas hipofisarias. Estas llegan al testículo o al ovario donde estimulan la producción de las hormonas sexuales que, a su vez, dan lugar a los cambios propios de la pubertad. En la mujer la secreción de gonadotropinas es cíclica, lo que da lugar a la secreción también cíclica de estrógenos y progesterona y a los ciclos menstruales femeninos.
Por otro lado tanto estrógenos como andrógenos ejercen el llamado efecto de retroacción negativa, es decir, que estas hormonas son capaces de frenar la producción de gonadotropinas hipofisarias, regulando también ellas mismas la secreción hipofisaria.
¿Qué funciones desempeñan las hormonas sexuales?
Los estrógenos son responsables de buena parte de los cambios que experimentan las niñas al llegar a la pubertad. Estimulan el crecimiento de la vagina, ovario y trompas de Falopio, así como el desarrollo de las mamas y contribuyen a la distribución de la grasa corporal con contornos femeninos.
Participan también en el periodo de crecimiento rápido de la pubertad conocido como estirón puberal. En las mujeres adultas los estrógenos y la progesterona participan en el mantenimiento de los ciclos menstruales. En la primera fase del ciclo hay proliferación de la mucosa de la vagina y del útero. Al final del ciclo el cese de la secreción de estrógenos y progesterona provoca la menstruación.
Durante la pubertad los andrógenos provocan la transformación del niño en varón adulto. Producen un aumento del tamaño del pene y del escroto, aparición de vello pubiano y aumento rápido de la estatura. Los andrógenos hacen que la piel sea más gruesa y oleosa. Estimulan el crecimiento de la laringe, con el consiguiente cambio en el tono de voz, y favorecen la aparición de la barba y la distribución masculina del vello corporal. Otra consecuencia de la actividad androgénica es el cese del crecimiento de los huesos largos por fusión de las epífisis después del estirón puberal. Los andrógenos, junto con las gonadotropinas, son necesarios para la producción y maduración del esperma. Además, los andrógenos son hormonas anabólicas, es decir, favorecen la síntesis de proteínas y el desarrollo muscular y son la causa del mayor tamaño muscular del varón con respecto a la mujer.
¿Cómo actúan las hormonas sexuales?
Los tejidos sensibles a los estrógenos, principalmente aparato reproductor femenino, mama e hipófisis, contienen en el interior de sus células una proteína receptora, es decir, una sustancia con capacidad de unirse a los estrógenos que circulan en la sangre. El complejo estrógeno-proteína se traslada al núcleo de la célula, donde se encuentran los genes. Como consecuencia de esta acción se estimula la síntesis de ácidos nucleicos y proteínas específicas de esos tejidos.
La testosterona actúa de una forma similar, sin embargo, antes de unirse a su receptor, las células de la mayoría de los tejidos sensibles a los andrógenos la transforman ligeramente, convirtiéndola en una sustancia parecida llamada dihidrotestosterona, que es la que finalmente se une al receptor y pasa al núcleo celular.
¿Cómo se administran las hormonas sexuales?
Existen diversos preparados farmacéuticos que contienen hormonas sexuales naturales y sintéticas. La forma más común de administración de hormonas femeninas es en comprimidos orales. Recientemente se han comenzado a emplear con gran aceptación los preparados transdérmicos, es decir, que se absorben a través de la piel, ya sea mediante parches o mediante geles. Disponemos también de implantes subcutáneos y de aplicaciones vaginales de estrógenos.
Los andrógenos se administran habitualmente en forma de inyecciones intramusculares cada 2-4 semanas, ya que tienen una duración prolongada. Existen también parches e implantes de testosterona. Hay también comprimidos orales de derivados de testosterona, pero no se recomiendan para el tratamiento sustitutivo de hormona sexual masculina.
¿Qué utilidad práctica tienen las hormonas sexuales?
El principal empleo práctico de las hormonas sexuales femeninas es como anticonceptivos orales, es decir, para evitar elembarazo. Aunque existen muchos preparados farmacéuticos en el mercado, la mayoría de ellos contienen un estrógeno más un gestágeno. El efecto inhibidor de las hormonas femeninas sobre la secreción de gonadotropinas es la causa de que las píldoras anticonceptivas mantengan al ovario en reposo, frenando toda su actividad.
Los estrógenos se emplean también para el tratamiento de los síntomas asociados a la menopausia (sofocos, sudores nocturnos, sequedad vaginal) y para evitar la pérdida de masa ósea (osteoporosis) que sufren las mujeres de forma más intensa cuando cesa la función ovárica. Los estrógenos también son muy útiles para el tratamiento de los hipogonadismos femeninos, es decir, situaciones en las que, al llegar la pubertad, una niña no experimenta los cambios puberales normales por enfermedad ovárica (fracaso ovárico primario) o hipofisaria (hipogonadismo secundario). Otros usos de los estrógenos son el tratamiento de la atrofia vulvar y vaginal y como tratamiento paliativo en algunos casos de cáncer de mama y de próstata.
La principal utilidad de los gestágenos es su combinación con los estrógenos en las pildoras anticonceptivas, pero también se han utilizado para el tratamiento de algunos casos de hemorragias uterinas, dismenorrea, tensión premenstrual, endometriosis, aborto habitual y cáncer de endometrio.
La indicación terapéutica más clara de los andrógenos es el tratamiento del hipogonadismo masculino, es decir, el fracaso del testículo para producir testosterona que puede deberse a enfermedad testicular o a enfermedad hipofisaria y puede presentarse antes de la pubertad (en cuyo caso no se desarrollan los caracteres sexuales masculinos) o después de ella. En algunos tipos de anemia los andrógenos tienen utilidad clínica, ya que favorecen la producción de glóbulos rojos.
Los andrógenos se han empleado con la intención de favorecer el desarrollo muscular y aumentar la fuerza y el rendimiento atlético. Sin embargo, esta no es una indicación reconocida y conlleva el riesgo de efectos adversos. Otras aplicaciones clínicas en las que pueden emplearse andrógenos incluyen el edema angioneurótico hereditario, algunos casos de talla baja y como tratamiento paliativo en algunas pacientes con carcinoma de mama avanzado
¿Qué riesgos conlleva la administración de hormonas sexuales?
Los estrógenos pueden producir náuseas, pérdida de apetito, diarrea, vómitos, mareos, dolores de cabeza, molestias en las mamas, retención de líquido y aumento del peso. En ocasiones los estrógenos pueden producir elevación de la tensión arterial y de los niveles de glucosa en la sangre.
Los estrógenos favorecen la coagulación de la sangre. Por ello, el empleo de algunos preparados como los anticonceptivos orales aumenta el riesgo de padecer enfermedad tromboembólica, es decir, favorece la formación de coágulos sanguíneos dentro de los vasos y sus consecuencias, tales como la tromboflebitis y el tromboembolismo.
Algunos investigadores han encontrado que el uso de estrógenos se asocia a un aumento de la incidencia de tumores de endometrio. Por ello, los estrógenos deben emplearse siempre en combinación con gestágenos en mujeres que conservan el útero después de la menopausia. Algunos estudios han sugerido también una mayor incidencia de tumores de mama, aunque esta es una cuestión muy debatida y sobre la que hoy en día se sigue investigando.
Los estrógenos deben emplearse con precaución en pacientes con historia de enfermedad cardíaca, renal o hepática y con trastornos de la vesícula biliar. Por estas razones, antes de iniciar tratamiento con estrógenos, una mujer debe ser informada de los beneficios y los riesgos, y debe hacerse una valoración individual de cada caso.
Los andrógenos pueden producir masculinización si se usan en mujeres y trastornos del crecimiento si se emplean en niños. Cuando se emplea en varones con hipogonadismo la testosterona se tolera muy bien. Puede producir algunos efectos indeseables, como retención de líquido, acné, ginecomastia (crecimiento de las mamas) y cambios molestos en el deseo sexual. También pueden empeorar una enfermedad prostática previa, aumentar del número de glóbulos rojos y producir alteraciones del sueño. Los parches transcutáneos pueden producir irritaciones de la piel. Algunos andrógenos orales (los llamados agentes 17-alquilados) pueden producir lesiones hepáticas. No deben emplearse andrógenos en pacientes con cáncer de próstata.




No hay comentarios:
Publicar un comentario