Otros factores ambientales [ editar ]
Existen diferencias entre los países en el número de personas dentro de una población que tiene alergias. Las enfermedades alérgicas son más comunes en los países industrializados que en los países más tradicionales o agrícolas , y existe una tasa más alta de enfermedades alérgicas en las poblaciones urbanas en comparación con las poblaciones rurales , aunque estas diferencias son cada vez menos definidas. [64]
Las alteraciones en la exposición a microorganismos son otra explicación plausible, en la actualidad, para el aumento de la alergia atópica . [32] La exposición a la endotoxina reduce la liberación de citoquinas inflamatorias como el TNF-α , IFNγ , interleucina-10 e interleucina-12 de los glóbulos blancos ( leucocitos ) que circulan en la sangre . [65] También se cree que ciertas proteínas de detección de microbios , conocidas como receptores tipo Toll , que se encuentran en la superficie de las células en el cuerpo están involucradas en estos procesos. [66]
Las lombrices y parásitos similares están presentes en el agua potable no tratada en los países en desarrollo, y estuvieron presentes en el agua de los países desarrollados hasta la cloración y purificación de rutina de los suministros de agua potable. [67] Investigaciones recientes han demostrado que algunos parásitos comunes , como las lombrices intestinales (p. Ej., Anquilostomas ), secretan sustancias químicas en la pared intestinal (y, por lo tanto, el torrente sanguíneo) que suprimen el sistema inmunológico y evitan que el cuerpo ataque al parásito. [68] Esto da lugar a un nuevo sesgo en la teoría de hipótesis de higiene: la coevoluciónLos seres humanos y los parásitos han llevado a un sistema inmunológico que funciona correctamente solo en presencia de los parásitos. Sin ellos, el sistema inmunológico se vuelve desequilibrado y demasiado sensible. [69] En particular, las investigaciones sugieren que las alergias pueden coincidir con el retraso en el establecimiento de la flora intestinal en los bebés . [70] Sin embargo, la investigación para apoyar esta teoría es contradictoria, ya que algunos estudios realizados en China y Etiopía muestran un aumento de la alergia en personas infectadas con gusanos intestinales. [64] Se han iniciado ensayos clínicos para probar la efectividad de ciertos gusanos en el tratamiento de algunas alergias. [71]Puede ser que el término 'parásito' pueda resultar inapropiado, y de hecho, una simbiosis hasta ahora insospechada está en juego. [71] Para obtener más información sobre este tema, consulte Terapia helmíntica .
Fisiopatología [ editar ]
Respuesta aguda [ editar ]
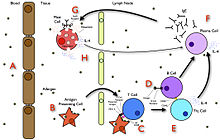
En las primeras etapas de la alergia, una reacción de hipersensibilidad de tipo I contra un alérgeno que se encuentra por primera vez y es presentada por una célula presentadora de antígeno profesional provoca una respuesta en un tipo de célula inmune llamada linfocito T H 2 ; Un subconjunto de células T que producen una citocina llamada interleucina-4 (IL-4). Estas células T H 2 interactúan con otros linfocitos llamados células B, cuyo papel es la producción de anticuerpos. Junto con las señales proporcionadas por IL-4, esta interacción estimula a las células B a comenzar a producir una gran cantidad de un tipo particular de anticuerpo conocido como IgE. La IgE secretada circula en la sangre y se une a un receptor específico de la IgE (un tipo de receptor Fc llamado FcεRI ) en la superficie de otros tipos de células inmunes llamadas mastocitos y basófilos , que están involucrados en la respuesta inflamatoria aguda. Las células recubiertas con IgE, en esta etapa, están sensibilizadas al alérgeno. [32]
Si se produce una exposición posterior al mismo alérgeno, el alérgeno puede unirse a las moléculas de IgE que se encuentran en la superficie de los mastocitos o basófilos. La reticulación de los receptores de IgE y Fc se produce cuando más de un complejo de receptores de IgE interactúa con la misma molécula alergénica y activa la célula sensibilizada. Los mastocitos activados y los basófilos se someten a un proceso llamado degranulación , durante el cual liberan histamina y otros mediadores químicos inflamatorios ( citoquinas , interleucinas , leucotrienos y prostaglandinas ) de los gránulos al tejido circundante, lo que provoca varios efectos sistémicos, como la vasodilatación .Secreción mucosa , estimulación nerviosa y contracción del músculo liso . Esto resulta en rinorrea , picazón, disnea y anafilaxia . Según el individuo, el alérgeno y el modo de introducción, los síntomas pueden ser de todo el sistema (anafilaxia clásica) o localizados en sistemas corporales particulares; El asma se localiza en el sistema respiratorio y el eccema se localiza en la dermis . [32]
Respuesta de fase tardía [ editar ]
Después de que los mediadores químicos de la respuesta aguda disminuyen, a menudo pueden ocurrir respuestas de fase tardía. Esto se debe a la migración de otros leucocitos como los neutrófilos , linfocitos , eosinófilos y macrófagos al sitio inicial. La reacción generalmente se observa entre 2 y 24 horas después de la reacción original. [72] Las citocinas de los mastocitos pueden desempeñar un papel en la persistencia de los efectos a largo plazo. Las respuestas en la fase tardía observadas en el asma son ligeramente diferentes de las observadas en otras respuestas alérgicas, aunque todavía son causadas por la liberación de mediadores de los eosinófilos y aún dependen de la actividad de las células T H 2. [73]
Dermatitis de contacto alérgica [ editar ]
Aunque la dermatitis alérgica por contacto se denomina reacción "alérgica" (que generalmente se refiere a la hipersensibilidad de tipo I), su fisiopatología en realidad implica una reacción que corresponde más correctamente a una reacción de hipersensibilidad de tipo IV . [74] En la hipersensibilidad de tipo IV, hay activación de ciertos tipos de células T (CD8 +) que destruyen las células diana en contacto, así como macrófagos activados que producen enzimas hidrolíticas .
Diagnóstico [ editar ]
El manejo eficaz de las enfermedades alérgicas se basa en la capacidad de realizar un diagnóstico preciso. [75] Las pruebas de alergia pueden ayudar a confirmar o descartar alergias. [76] [77] El diagnóstico correcto, el asesoramiento y los consejos de evitación basados en resultados válidos de pruebas de alergia reducen la incidencia de los síntomas y la necesidad de medicamentos, y mejoran la calidad de vida. [76] Para evaluar la presencia de anticuerpos IgE específicos de alérgenos, se pueden usar dos métodos diferentes: una prueba de pinchazo en la piel o una prueba de alergia en la sangre . Se recomiendan ambos métodos y tienen un valor de diagnóstico similar. [77] [78]
Las pruebas cutáneas y las pruebas de sangre son igualmente rentables, y la evidencia económica de salud muestra que ambas pruebas fueron rentables en comparación con ninguna prueba. [76] Además, los diagnósticos precoces y más precisos ahorran costos debido a la reducción de consultas, derivaciones a atención secundaria, diagnósticos erróneos e ingresos de emergencia. [79]
La alergia experimenta cambios dinámicos en el tiempo. Las pruebas periódicas de alergia de los alérgenos relevantes brindan información sobre cómo se puede cambiar el manejo del paciente para mejorar la salud y la calidad de vida. La prueba anual es a menudo la práctica para determinar si se ha superado la alergia a la leche, el huevo, la soya y el trigo, y el intervalo de prueba se extiende a 2–3 años para la alergia al maní, las nueces de árbol, el pescado y los mariscos crustáceos. [77] Los resultados de las pruebas de seguimiento pueden guiar la toma de decisiones con respecto a si y cuándo es seguro introducir o reintroducir alimentos alergénicos en la dieta. [80]
Las pruebas cutáneas [ editar ]
Las pruebas cutáneas también se conocen como "pruebas de punción" y "pruebas de pinchazo" debido a la serie de pinchazos o pinchazos en la piel del paciente. Pequeñas cantidades de alergenos sospechosos y / o sus extractos ( p . Ej. , Polen, gramíneas, proteínas de ácaros, extracto de cacahuete) se introducen en los sitios de la piel marcados con bolígrafo o tinte (la tinta / tinte debe seleccionarse cuidadosamente, no sea que cause una alergia). respuesta en sí). Se utiliza un pequeño dispositivo de plástico o metal para pinchar o pinchar la piel. A veces, los alérgenos se inyectan "intradérmicamente" en la piel del paciente, con una aguja y una jeringa. Las áreas comunes para la prueba incluyen el antebrazo interior y la espalda.
Si el paciente es alérgico a la sustancia, generalmente se producirá una reacción inflamatoria visible dentro de los 30 minutos. Esta respuesta variará desde un leve enrojecimiento de la piel hasta una colmena entoda regla (llamada "roncha y bengala") en pacientes más sensibles, similares a la picadura de un mosquito . La interpretación de los resultados de la prueba de pinchazo en la piel normalmente la realizan alergólogos en una escala de gravedad, con +/− que significa reactividad límite, y 4+ es una reacción grande. Cada vez más, los alergólogos están midiendo y registrando el diámetro de la reacción de la roncha y la llamarada. La interpretación por alergólogos bien entrenados a menudo es guiada por la literatura relevante. [81]Algunos pacientes pueden creer que han determinado su propia sensibilidad alérgica a partir de la observación, pero se ha demostrado que una prueba cutánea es mucho mejor que la observación del paciente para detectar alergias. [82]
Si una reacción anafiláctica seria que pone en peligro la vida ha llevado al paciente a una evaluación, algunos alergólogos preferirán una prueba de sangre inicial antes de realizar la prueba de pinchazo en la piel. Las pruebas cutáneas pueden no ser una opción si el paciente tiene una enfermedad cutánea generalizada o si ha tomado antihistamínicos en los últimos días.
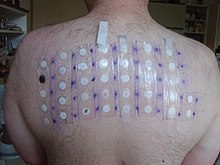
La prueba del parche [ editar ]
La prueba de parche es un método utilizado para determinar si una sustancia específica causa inflamación alérgica de la piel. Prueba para reacciones retardadas. Se utiliza para ayudar a determinar la causa de la alergia al contacto con la piel o dermatitis de contacto . Los parches adhesivos, generalmente tratados con una serie de químicos alérgicos comunes o sensibilizadores de la piel, se aplican en la parte posterior. Luego se examina la piel para detectar posibles reacciones locales al menos dos veces, generalmente 48 horas después de la aplicación del parche, y nuevamente dos o tres días después.
Prueba de la sangre [ editar ]
Un análisis de sangre para alergias es rápido y simple, y puede solicitarlo un proveedor de atención médica con licencia ( por ejemplo , un especialista en alergias) o un médico general. A diferencia de las pruebas de pinchazos en la piel, se puede realizar un análisis de sangre independientemente de la edad, el estado de la piel, los medicamentos, los síntomas, la actividad de la enfermedad y el embarazo. Los adultos y los niños de cualquier edad pueden hacerse una prueba de alergia en la sangre. Para bebés y niños muy pequeños, un pinchazo con una sola aguja para las pruebas de sangre para alergias suele ser más suave que varios pinchazos en la piel.
Un análisis de sangre para alergias está disponible en la mayoría de los laboratorios . Una muestra de la sangre del paciente se envía a un laboratorio para su análisis, y los resultados se envían unos días más tarde. Se pueden detectar múltiples alérgenos con una sola muestra de sangre. Los análisis de sangre para alergias son muy seguros, ya que la persona no está expuesta a ningún alérgeno durante el procedimiento de prueba.
La prueba mide la concentración de anticuerpos IgE específicos en la sangre. Los resultados cuantitativos de laspruebas de IgE aumentan la posibilidad de clasificar cómo diferentes sustancias pueden afectar los síntomas. Una regla general es que cuanto mayor sea el valor del anticuerpo IgE, mayor será la probabilidad de síntomas. Los alérgenos encontrados en niveles bajos que hoy en día no producen síntomas no pueden ayudar a predecir el desarrollo futuro de los síntomas. El resultado cuantitativo de la alergia en la sangre puede ayudar a determinar a qué es alérgico un paciente, ayudar a predecir y seguir el desarrollo de la enfermedad, estimar el riesgo de una reacción grave y explicar la reactividad cruzada . [83] [84]
Un nivel bajo de IgE total no es adecuado para descartar la sensibilización a los alergenos comúnmente inhalados. [85] Los métodos estadísticos , como las curvas ROC , los cálculos del valor predictivo y los ratios de verosimilitud, se han utilizado para examinar la relación de varios métodos de prueba entre sí. Estos métodos han demostrado que los pacientes con una IgE total alta tienen una alta probabilidad de sensibilización alérgica, pero a menudo se justifica la investigación adicional con pruebas de alergia para anticuerpos IgE específicos para un alergeno cuidadosamente seleccionado.
Los métodos de laboratorio para medir los anticuerpos IgE específicos para las pruebas de alergia incluyen el ensayo inmunoabsorbente ligado a enzimas (ELISA o EIA), [86] prueba de radioalergosorbente (RAST) [86] e inmunoensayo de enzimas fluorescentes (FEIA). [87]
Otras pruebas [ editar ]
Prueba de desafío: la prueba de desafío es cuando se introducen pequeñas cantidades de un alergeno sospechoso en el cuerpo por vía oral, por inhalación o por otras vías. Excepto por las pruebas de alergias a alimentos y medicamentos, los desafíos rara vez se realizan. Cuando se elige este tipo de prueba, debe ser supervisado de cerca por un alergista .
Pruebas de eliminación / desafío: este método de prueba se usa con mayor frecuencia con alimentos o medicamentos. Se instruye a un paciente con un alergeno sospechoso para que modifique su dieta para evitar totalmente ese alergeno durante un tiempo determinado. Si el paciente experimenta una mejoría significativa, entonces se le puede "desafiar" reintroduciendo el alérgeno, para ver si se reproducen los síntomas.
Pruebas no confiables: existen otros tipos de métodos de pruebas de alergia que no son confiables, como la kinesiología aplicada (pruebas de alergia a través de la relajación muscular), pruebas de citotoxicidad , autoinyección de orina, titulación de la piel (método de Rinkel) y pruebas de provocación y neutralización (subcutáneas) o provocación sublingual. . [88]
El diagnóstico diferencial [ editar ]
Antes de poder confirmar un diagnóstico de enfermedad alérgica, se deben considerar otras posibles causas de los síntomas de presentación. [89] La rinitis vasomotora , por ejemplo, es una de las muchas enfermedades que comparten síntomas con la rinitis alérgica, lo que subraya la necesidad de un diagnóstico diferencial profesional. [90] Una vez realizado el diagnóstico de asma , rinitis, anafilaxis u otra enfermedad alérgica, existen varios métodos para descubrir el agente causal de esa alergia.
Prevención [ editar ]
Evitar la dieta no es eficaz como medida preventiva para las alergias. [77] [91] [92] La exposición temprana a posibles alérgenos en realidad puede ser protectora. [6] La suplementación con aceite de pescado durante el embarazo y la lactancia materna exclusiva se asocian con un menor riesgo. [93] Los suplementos probióticos tomados durante el embarazo o la infancia pueden ayudar a prevenir la dermatitis atópica . [94] [95]
Algunos alimentos durante el embarazo se han relacionado con alergias en el niño. El aceite vegetal, las nueces y la comida rápida pueden aumentar el riesgo, mientras que las frutas, las verduras y el pescado pueden disminuirlo. [96] Otra revisión no encontró ningún efecto de comer pescado durante el embarazo sobre el riesgo de alergia.





No hay comentarios:
Publicar un comentario