El síndrome de Avellis es un trastorno neurológico caracterizado por una forma peculiar de parálisis alternante . Hay parálisis del paladar blando y las cuerdas vocales en un lado y pérdida de la sensación de dolor y sensación de temperatura en el otro lado, incluidas las extremidades, el tronco y el cuello. Suele ser el resultado de la oclusión de la arteria vertebral en lesiones del núcleo ambiguo y del tracto piramidal . El síndrome de Horner puede estar asociado. En la descripción original, el vago ylos nervios glosofaríngeosestaban involucrados; la afectación concomitante de los nervios craneales vecinos se observó más tarde.
(Redirigido desde el síndrome de Ayerza )
| Hipertensión pulmonar | |
|---|---|
| Otros nombres | Hipertensión arterial pulmonar, [1]síndrome de Ayerza [2] |
 | |
| Hipertensión pulmonar | |
| Especialidad | Neumología , cardiología |
| Inicio habitual | 20 a 60 años [3] |
| Duración | A largo plazo [1] |
| Causas | Desconocido [1] |
| Factores de riesgo | Antecedentes familiares, embolia pulmonar , VIH / SIDA , enfermedad de células falciformes , consumo de cocaína , EPOC , apnea del sueño , que viven a grandes alturas [4] [3] |
| Metodo de diagnostico | Después de descartar otras posibles causas [1] |
| Tratamiento | Cuidados de apoyo , medicamentos,trasplante de pulmón [1] [5] |
| Medicación | Epoprostenol , treprostinil , iloprost ,bosentan , ambrisentan , macitentan ,sildenafil [1] |
| Frecuencia | 1,000 casos nuevos por año (EE. UU.)[2] |
La hipertensión pulmonar ( PH o PHTN ) es una condición de aumento de la presión arterial dentro de las arterias de los pulmones . [6] Los síntomas incluyen dificultad para respirar , síncope , cansancio, dolor de pecho, hinchazón de las piernas y latidos cardíacos rápidos . [6] [2] La condición puede dificultar el ejercicio. [6] El inicio es típicamente gradual. [7]
La causa es a menudo desconocida. [1] Los factores de riesgo incluyen antecedentes familiares, coágulos de sangreprevios en los pulmones , VIH / SIDA , enfermedad de células falciformes , consumo de cocaína , EPOC , apnea del sueño , vida en alturas elevadas y problemas con la válvula mitral . [4] [3] El mecanismo subyacente típicamente involucra la inflamación de las arterias en los pulmones . [4] Eldiagnóstico implica primero descartar otras posibles causas. [1]
No hay una cura. [6] El tratamiento depende del tipo de enfermedad. [5] Se pueden usar varias medidas de apoyo , como la terapia de oxígeno , diuréticos y medicamentos para inhibir la coagulación . [1] Los medicamentos específicos para la afección incluyen epoprostenol , treprostinil , iloprost , bosentan , ambrisentan , macitentan y sildenafil . [1] Un trasplante de pulmón puede ser una opción en ciertos casos. [5]
Si bien se desconoce la frecuencia exacta de la afección, se estima que aproximadamente 1,000 casos nuevos ocurren al año en los Estados Unidos. [3] [2] Las mujeres son más afectadas que los hombres. [2] El inicio suele ser entre los 20 y los 60 años de edad. [3] Fue identificado por primera vez por Ernst von Romberg en 1891.
Signos y síntomas [ editar ]
- Falta de aliento
- Fatiga
- Dolor de pecho
- Palpitaciones ( aumento de la frecuencia cardíaca )
- Dolor (lado derecho del abdomen)
- Pobre apetito
- Aturdimiento
- Desmayo o síncope
- Hinchazón (piernas / tobillos)
- Cianosis
Los signos / síntomas menos comunes incluyen tos no productiva y náuseas y vómitos inducidos por el ejercicio. [10] La tos con sangre puede ocurrir en algunos pacientes, particularmente en aquellos con subtipos específicos de hipertensión pulmonar, como la hipertensión arterial pulmonar hereditaria, el síndrome de Eisenmenger y la hipertensión pulmonar tromboembólica crónica . [12] La hipertensión venosa pulmonar generalmente se presenta con dificultad para respirar cuando está acostada o dormida ( ortopnea o disnea paroxística nocturna ), mientras que la hipertensión arterial pulmonar (HAP) no lo hace. [13]
Otros signos típicos de la hipertensión pulmonar incluyen un componente pulmonar acentuado del segundo ruido cardíaco, un tercer ruido cardíaco del ventrículo derecho y un soplo paraesternal que indica una aurícula derecha hipertrofiada . Los signos de congestión sistémica resultantes de la insuficiencia cardíaca derecha incluyen distensión venosa yugular , ascitis y reflujo hepatoyugular . [10] [11] [14] También se busca evidencia de insuficiencia tricuspídea y regurgitación pulmonar y, si está presente, es compatible con la presencia de hipertensión pulmonar. [10] [11][15]
Causas [ editar ]
La hipertensión pulmonar es una condición fisiopatológica con muchas causas posibles. De hecho, esta condición frecuentemente acompaña a condiciones severas de corazón o pulmón. [10] Una reunión de la Organización Mundial de la Salud de 1973 fue el primer intento de clasificar la hipertensión pulmonar por su causa, y se hizo una distinción entre el PH primario (resultante de una enfermedad de las arterias pulmonares) y el PH secundario (secundario a otros, no secundarios). causas vasculares). Además, el pH primario se dividió en las formas "plexiforme arterial", "venooclusiva" y "tromboembólica". [16] En 1998, una segunda conferencia en Évian-les-Bains abordó las causas de la HP secundaria. [17] Tercera posterior, [18] cuarta,[19] y quinto (2013)[20] Los simposios mundiales sobre HAP han definido aún más la clasificación de la HP. La clasificación continúa evolucionando en base a una mejor comprensión de los mecanismos de la enfermedad. [ cita requerida ]
Más recientemente, en 2015, las directrices de la OMS fueron actualizadas por la Sociedad Europea de Cardiología (ESC) y la Sociedad Respiratoria Europea (ERS). [10] Estas directrices están respaldadas por la Sociedad Internacional para el trasplante de corazón y pulmón , y proporcionan el marco actual para la comprensión y el tratamiento de la hipertensión pulmonar. [21]
Clasificación [ editar ]
Según la clasificación de la OMS, existen 5 grupos de HP, donde el Grupo I (hipertensión arterial pulmonar) se subdivide en las clases del Grupo I y del Grupo I. [19] [20] El sistema de clasificación más reciente de la OMS (con las adaptaciones de las directrices más recientes de ESC / ERS que se muestran en cursiva) se puede resumir de la siguiente manera: [20] [10]
Grupo I de la OMS : hipertensión arterial pulmonar (HAP)
- Idiopático
- Hereditario ( BMPR2 , ALK1 , SMAD9 , caveolina 1 , KCNK3 mutaciones)
- Inducida por drogas y toxinas (por ejemplo, el uso de metanfetamina )
- Afecciones asociadas: enfermedad del tejido conectivo , infección por VIH , hipertensión portal , enfermedades cardíacas congénitas , esquistosomiasis
Grupo I 'de la OMS : enfermedad venooclusiva pulmonar (EVOP), hemangiomatosis capilar pulmonar (PCH)
- Idiopático
- Heredable ( mutaciones EIF2AK4 )
- Drogas, toxinas y radiación inducida.
- Afecciones asociadas: enfermedad del tejido conectivo, infección por VIH.
Grupo I de la OMS " - Hipertensión pulmonar persistente del recién nacido
Grupo II de la OMS - La hipertensión pulmonar secundaria a la izquierda del corazón de la enfermedad
- Disfunción sistólica ventricular izquierda
- Disfunción diastólica del ventrículo izquierdo
- Enfermedad cardíaca valvular
- Obstrucción congénita / adquirida del corazón izquierdo / obstrucción del tracto de salida y miocardiopatía congénita
- Estenosis venosa pulmonar congénita / adquirida
- Enfermedad Pulmonar Obstructiva Crónica (EPOC)
- Enfermedad pulmonar intersticial
- Patologías pulmonares mixtas restrictivas y obstructivas.
- Respiración desordenada del sueño
- Trastornos de la hipoventilación alveolar.
- Exposición crónica a gran altura.
- Anormalidades del desarrollo
Grupo IV de la OMS - obstrucción arterial crónica
- Crónica tromboembólica hipertensión pulmonar (HPTC)
- Otras obstrucciones de la arteria pulmonar.
- Angiosarcoma u otro tumor dentro de los vasos sanguíneos
- Arteritis
- Estenosis congénita de la arteria pulmonar
- Infección parasitaria ( hidatidosis )
Grupo V de la OMS : hipertensión pulmonar con mecanismos poco claros o multifactoriales
- Enfermedades hematológicas : anemia hemolítica crónica (incluida la enfermedad de células falciformes )
- Enfermedades sistémicas : sarcoidosis , histiocitosis de células de Langerhans pulmonar : linfangioleiomiomatosis , neurofibromatosis , vasculitis
- Trastornos metabólicos : enfermedad de almacenamiento de glucógeno , enfermedad de Gaucher , enfermedades de la tiroides
- Otros: microangiopatía trombótica tumoral pulmonar, mediastinitis fibrosa , insuficiencia renal crónica , hipertensión pulmonar segmentaria (hipertensión pulmonar restringida a uno o más lóbulos de los pulmones )
Genética [ editar ]
Las mutaciones en varios genes se han asociado con esta condición [22] [23], entre ellas, el receptor de proteína morfogenética ósea tipo 2 ( BMPR2 ) y el factor de iniciación de la traducción eucariótica 2 alfa quinasa 4 gen ( EIF2AK4 ).
Patogenia [ editar ]
La patogenia de la hipertensión arterial pulmonar (Grupo I de la OMS) implica el estrechamiento de los vasos sanguíneos conectados a los pulmones y dentro de ellos. Esto hace que sea más difícil para el corazón bombear sangre a través de los pulmones , ya que es más difícil hacer que el agua fluya a través de una tubería estrecha en lugar de una ancha. Con el tiempo, los vasos sanguíneos afectados se vuelven más rígidos y gruesos, en un proceso conocido como fibrosis . Los mecanismos involucrados en este proceso de estrechamiento incluyen vasoconstricción , trombosis y remodelación vascular (proliferación celular excesiva, fibrosis y apoptosis reducida / muerte celular programada en las paredes de los vasos, causada por inflamación , desordenada).metabolismo y desregulación de ciertos factores de crecimiento ). [24] [25] Con el tiempo, la remodelación vascular hace que los vasos sanguíneos afectados se vuelvan cada vez más rígidos y más gruesos. Esto aumenta aún más la presión arterial dentro de los pulmones y perjudica su flujo sanguíneo. En común con otros tipos de hipertensión pulmonar, estos cambios resultan en una mayor carga de trabajo para el lado derecho del corazón. [11] [26] El ventrículo derecho es normalmente parte de un sistema de baja presión, con presiones ventriculares sistólicas que son más bajas que las que el ventrículo izquierdo normalmente encuentra. Como tal, el ventrículo derecho no puede hacer frente también a presiones más altas, y aunque las adaptaciones del ventrículo derecho (hipertrofia y aumento de la contractilidad del músculo cardíaco) inicialmente ayudan a preservar el volumen sistólico , en última instancia, estos mecanismos compensatorios son insuficientes; el músculo ventricular derecho no puede obtener suficiente oxígeno para satisfacer sus necesidades y sigue la insuficiencia cardíaca derecha . [11] [25] [26] A medida que la sangre que fluye a través de los pulmones disminuye, el lado izquierdo del corazón recibe menos sangre. Esta sangre también puede transportar menos oxígeno de lo normal. Por lo tanto, cada vez es más difícil que el lado izquierdo del corazón bombee para suministrar suficiente oxígeno al resto del cuerpo, especialmente durante la actividad física. [27] [28] [19]
En la EVOP (Grupo 1 'de la OMS), el estrechamiento de los vasos sanguíneos pulmonares se produce preferentemente (aunque no exclusivamente) en los vasos sanguíneos venosos post-capilares. [29] La PVOD comparte varias características con la HAP, pero también hay algunas diferencias importantes, por ejemplo, las diferencias en el pronóstico y la respuesta al tratamiento médico. [ cita requerida ]
La hipertensión pulmonar persistente del recién nacido ocurre cuando el sistema circulatorio de un bebé recién nacido no se adapta a la vida fuera del útero; Se caracteriza por una alta resistencia al flujo sanguíneo a través de los pulmones, derivaciones cardíacas de derecha a izquierda e hipoxemia grave . [11]
La patogenia en la hipertensión pulmonar debida a una enfermedad cardíaca izquierda (Grupo II de la OMS) es completamente diferente en cuanto a que la constricción o el daño a los vasos sanguíneos pulmonares no es el problema. En cambio, el corazón izquierdo no puede bombear la sangre de manera eficiente, lo que lleva a la acumulación de sangre en los pulmones y la presión hacia atrás dentro del sistema pulmonar. Esto causa edema pulmonar y derrames pleurales . [30]En ausencia de estrechamiento de los vasos sanguíneos pulmonares, el aumento de la presión de retorno se describe como "hipertensión pulmonar postcapilar aislada" (los términos más antiguos incluyen hipertensión pulmonar "pasiva" o "proporcional" o "hipertensión venosa pulmonar"). Sin embargo, en algunos pacientes, la presión elevada en los vasos pulmonares desencadena un componente superpuesto del estrechamiento de los vasos, lo que aumenta aún más la carga de trabajo del lado derecho del corazón. Esto se conoce como "hipertensión pulmonar postcapilar con un componente precapilar" o "hipertensión pulmonar postcapilar combinada y precapilar" (los más antiguos incluyen hipertensión pulmonar "reactiva" o "desproporcionada"). [10] [13] [31]
En la hipertensión pulmonar debida a enfermedades pulmonares y / o hipoxia (Grupo 3 de la OMS), los niveles bajos de oxígeno en los alvéolos (debido a una enfermedad respiratoria o que viven a gran altura) causan la constricción de las arterias pulmonares. Este fenómeno se denomina vasoconstricción pulmonar hipóxica e inicialmente es una respuesta protectora diseñada para detener el flujo de demasiada sangre a áreas del pulmón que están dañadas y no contienen oxígeno. Cuando la hipoxia alveolar es generalizada y prolongada, esta vasoconstricción mediada por hipoxia ocurre en una gran parte del lecho vascular pulmonar y conduce a un aumento de la presión arterial pulmonar, con un engrosamiento de las paredes de los vasos pulmonares que contribuye al desarrollo de hipertensión pulmonar sostenida. [19] [32][33] [34]
En CTEPH (Grupo 4 de la OMS), se piensa que el evento iniciador es un bloqueo o estrechamiento de los vasos sanguíneos pulmonares con coágulos de sangre no resueltos; estos coágulos pueden llevar a un aumento de la presión y al esfuerzo cortante en el resto de la circulación pulmonar, precipitando cambios estructurales en las paredes de los vasos (remodelación) similares a los observados en otros tipos de hipertensión pulmonar grave. Esta combinación de oclusión vascular y remodelación vascular aumenta una vez más la resistencia al flujo sanguíneo y, por lo tanto, aumenta la presión dentro del sistema. [35] [36]
Patología molecular [ editar ]
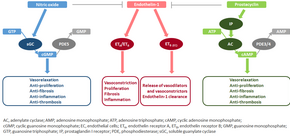
El mecanismo molecular de la hipertensión arterial pulmonar (HAP) todavía no se conoce, pero se cree que la disfunción endotelial produce una disminución en la síntesis de vasodilatadores derivados del endotelio, como el óxido nítricoy la prostaciclina . [37] Además, hay una estimulación de la síntesis de vasoconstrictores como el tromboxano y el factor de crecimiento endotelial vascular (VEGF). Estos resultados en una vasoconstricción severa y músculo liso vascular y la adventicia hipertrofia característica de los pacientes con HAP. [37]
Nítrico vía guanilato ciclasa óxido soluble [ editar ]
En condiciones normales, la sintasa de óxido nítrico endotelial vascular produce óxido nítrico a partir de L-arginina en presencia de oxígeno. [38]
Este óxido nítrico se difunde hacia las células vecinas (incluidas las células del músculo liso vascular y las plaquetas), donde aumenta la actividad de la enzima soluble guanilato ciclasa , lo que lleva a una mayor formación de monofosfato de guanosina cíclica (GMPc) a partir de trifosfato de guanosina (GTP). [39] El cGMP luego activa la cinasa dependiente de GMP o PKG (proteína quinasa G). La PKG activada promueve la vasorrelajación (a través de una reducción de los niveles de calcio intracelular), altera la expresión de los genes involucrados en la contracción, migración y diferenciación de las células del músculo liso e inhibe la activación de las plaquetas . [40]La señalización de guanilato ciclasa soluble en óxido nítrico también produce efectos antiinflamatorios. [41]
La fosfodiesterasa tipo 5 ( PDE5 ), que es abundante en el tejido pulmonar, hidroliza el enlace cíclico de cGMP. En consecuencia, la concentración de cGMP (y por lo tanto la actividad PKG) disminuye. [42] [40]
Endotelina [ editar ]
La endotelina-1 es un péptido (que comprende 21 aminoácidos) que se produce en las células endoteliales. Actúa sobre los receptores de endotelina ETA y ETB en varios tipos de células, incluidas las células musculares lisas vasculares y los fibroblastos, lo que produce vasoconstricción, hipertrofia, proliferación, inflamación y fibrosis. También actúa sobre los receptores ETB en las células endoteliales; esto conduce a la liberación de vasoconstrictores y vasodilatadores de esas células, y elimina la endotelina-1 del sistema. [43] [44]
Prostaciclina (y tromboxano) [ editar ]
La prostaciclina se sintetiza a partir del ácido araquidónico en las células endoteliales. En las células del músculo liso vascular, la prostaciclina se une principalmente al receptor de la prostaglandina I. Esto envía una señal para aumentar la actividad de la adenilato ciclasa, lo que conduce a un aumento de la síntesis de monofosfato de adenosina cíclico (AMPc). Esto a su vez conduce a un aumento de la actividad de la proteína quinasa dependiente de cAMP o PKA (proteína quinasa A), que en última instancia promueve la vasodilatación e inhibe la proliferación celular. La señalización de la prostaciclina también provoca efectos antitrombóticos, antifibróticos y antiinflamatorios. Los niveles de cAMP (que median la mayoría de los efectos biológicos de la prostaciclina) se reducen mediante las fosfodiesterasas 3 y 4. [45] [46] El vasoconstrictor tromboxano también se sintetiza a partir de ácido araquidónico. En la HAP, el equilibrio se desplaza de la síntesis de prostaciclina a la síntesis de tromboxano. [45]
Otras vías [ editar ]
Las tres vías descritas anteriormente están dirigidas por las terapias médicas disponibles actualmente para la HAP. Sin embargo, se han identificado otras vías que también están alteradas en la HAP y se están investigando como posibles objetivos para futuras terapias. Por ejemplo, la enzima mitocondrial piruvato deshidrogenasa quinasa (PDK) se activa patológicamente en la HAP, provocando un cambio metabólico de la fosforilación oxidativa a la glucólisis y conduciendo a un aumento de la proliferación celular y al deterioro de la apoptosis. [45] [47] La expresión del péptido intestinal vasoactivo, un potente vasodilatador con funciones antiinflamatorias e inmunomoduladoras, se reduce en la HAP, mientras que la expresión de su receptor aumenta.[45] [47] Los niveles plasmáticos de serotonina, que promueve la vasoconstricción, la hipertrofia y la proliferación, aumentan en los pacientes con HAP, aunque el papel desempeñado por la serotonina en la patogenia de la HAP sigue siendo incierto. [11] [45] La expresión o actividad de varios factores de crecimiento (incluido el factor de crecimiento derivado de las plaquetas , el factor de crecimiento de fibroblastos básico , el factor de crecimiento epidérmico yel factor de crecimiento endotelial vascular ) aumenta y contribuye a la remodelación vascular en la HAP. [45]Otros factores subyacentes al estado proliferativo de las células del músculo liso vascular pulmonar incluyen laOPG [48] ySendero . [49] Enfocarse solo en la vasculatura pulmonar proporciona una imagen incompleta de la HAP; La capacidad del ventrículo derecho para adaptarse a la mayor carga de trabajo varía entre los pacientes y es un determinante importante de la supervivencia. Por lo tanto, la patología molecular de la HAP en el ventrículo derecho también se está investigando, y una investigación reciente ha cambiado para considerar la unidad cardiopulmonar como un sistema único en lugar de dos sistemas separados. Es importante destacar que la remodelación del ventrículo derecho se asocia con un aumento de la apoptosis; Esto contrasta con la remodelación vascular pulmonar que implica la inhibición de la apoptosis.

No hay comentarios:
Publicar un comentario