Genomas secuenciados
Mycobacterium leprae, es una especie bacteriana, también conocida con el nombre debacilo de Hansen, es la bacteria que causa la lepra o "enfermedad de Hansen".1 Es intracelular y pleomórfica,2 aunque usualmente tiene forma de bastón, es ácido-alcohol resistente, aerobia y sólo remotamente emparentada con Mycobacterium tuberculosis.
Fue la primera bacteria patógena descubierta en tejidos infectados. Fue descubierta en1874 por G. Armauer Hansen en Noruega.3 4 Presenta una longitud entre 1 y 7 micras y un espesor entre 0,3-0,5 micras. Este organismo nunca ha podido ser multiplicado exitosamente en un medio de cultivo artificial.2
Mycobacterium leprae es sensible a las dapsonas (el primer tratamiento efectivo descubierto para la lepra), pero resistente a los antibióticos desarrollados posteriormente. Normalmente se necesita una combinación de dapsona, rifampicina yclofazimina (tratamiento recomendado por la OMS).
Las bacterias del género Mycobacterium contienen una membrana citoplasmáticaformada por una bicapa lipídica similar a las restantes eubacterias. Por encima de esta membrana se encuentra el rígido peptidoglicano que contiene N-glucolilmurámico en lugar de N-acetilglucosamina. Por medio de una unión fosfodiéster, el peptidoglicano se halla unido covalentemente al arabinogalactano, un polímero de arabinosa y galactosa. En la porción más distal y externa de los arabinogalactanos se hallan fijados los ácidos micólicos que tienen cadenas carbonadas largas (C60 a C90).
Los glucolípidos son un grupo de compuestos (micolatos de trealosa, sulfolípidos, micósidos, etc) que se encuentran asociados no covalentemente a los ácidos micólicos y se ubican periféricamente en la pared. Los micolatos de trealosa (llamados factores de cordón porque su presencia produce cultivos que tienen forma de cordones serpenteantes) y sulfolípidos se encuentran principalmente en las cepas de Mycobacterias más virulentas. El lipoarabinomanano (LAM) es un compuesto que se halla anclado en la membrana citoplasmática. El LAM es considerado como el equivalente mycobacteriano del lipopolisacárido de las Gram negativas debido a que provoca una importante respuesta antimicrobiana en macrófagos. En las cepas de Mycobacterias más virulentas la arabinosa terminal del LAM está recubierta con residuos de manosa (manLAM) a diferencia de las cepas no virulentas no están recubiertas (AraLAM). Además, el LAM también podría servir como poro para el paso de los nutrientes a través de la pared celular. En la pared celular también se encuentran proteínas inmunoreactivas que son utilizadas con fines diagnósticos (PPD).
La lepra es una infección causada por el Mycobacterium leprae que es un parásito intracelular obligado que se multiplica lentamente en células fagocitarias mononucleares como los histiocitos de la piel y en las células de Schwann de los nervios.Mycobacterium leprae tiene el periodo más largo de duplicado de todas las bacterias conocidas.5 La comparación de la secuenciagenómica de Mycobacterium leprae con el de Mycobacterium tuberculosis revela un caso extremo de evolución reductiva. Menos de la mitad del genoma contiene genes funcionales. La destrucción y decaimiento de genes aparece sustancial para eliminar muchas e importantes actividades metabólicas y sus circuitos regulatorios.6
La secuencia genómica de una cepa de M. leprae, originalmente aislada en Tamil Nadu y designada TN, se ha completado recientemente. Esa secuencia se obtuvo por combinaciones de aproximación, empleando análisis automáticos de secuencias de ADN de ciertos cósmidos y clones de genomas enteros del tipo 'shotgun'. La secuencia de genoma contiene 3.268.203 de pares de bases (bp), y un promedio de contenido G+C de 57,8%, valores mucho más bajos que los que corresponden a M. tuberculosis, que son de 4.441.529 bp y 65,6% G+C. Hay 1.500 genes comunes a ambas especies. Su análisis comparativo sugiere que estas micobacterias derivan de un ancestro común. La reducción desde un genoma de 4,42 Mb, tal como en M. tuberculosis, a uno de 3,27 Mb necesita de una pérdida de 1.200 secuencias de códigos de proteínas. Hay evidencia que muchos de los genes presentes en el genoma de M. leprae realmente se han perdido.7
La información del genoma completo puede ser útil en el desarrollo de pruebas diagnósticas cutáneas, la compresión del mecanismo de daño nervioso, resistencia a drogas y para poder identificar nuevas drogas para tratar la lepra y sus complicaciones.
- La lepra es una enfermedad crónica causada por un bacilo de multiplicación lenta: Mycobacterium leprae.
- M. leprae se multiplica muy despacio y el periodo de incubación de la enfermedad es de unos cinco años. Los síntomas pueden tardar hasta 20 años en aparecer.
- La enfermedad afecta principalmente a la piel, los nervios periféricos, la mucosa de las vías respiratorias superiores y los ojos
- La lepra es curable.
- Aunque no es muy contagiosa, la lepra se transmite por gotículas nasales y orales cuando hay un contacto estrecho y frecuente con enfermos no tratados.
- El diagnóstico temprano y el tratamiento multimedicamentoso siguen siendo los elementos fundamentales para lograr la eliminación de la enfermedad como problema de salud pública.
- Si no se trata, la lepra puede causar lesiones progresivas y permanentes en la piel, los nervios, las extremidades y los ojos.
- Según las cifras oficiales procedentes de 115 países, la prevalencia registrada de la lepra a finales de 2012 era de 189 018 casos, y ese mismo año se notificaron aproximadamente 232 857 nuevos casos.
La lepra es una enfermedad infecciosa crónica causada por Mycobacterium leprae, un bacilo acidorresistente. Afecta principalmente la piel, los nervios periféricos, la mucosa de las vías respiratorias altas y los ojos.
La lepra es una enfermedad curable. Si se trata en las primeras fases, se evita la discapacidad.
Desde 1995, la OMS proporciona gratuitamente a todos los enfermos leprosos del mundo el tratamiento multimedicamentoso, que es una opción curativa simple, aunque muy eficaz, para todos los tipos de lepra.
La eliminación mundial de la lepra (es decir, una tasa de prevalencia mundial de menos de 1 caso por 10 000 habitantes) se alcanzó en el año 2000. A lo largo de los últimos 20 años, con el tratamiento multimedicamentoso se ha conseguido curar a cerca de 16 millones de pacientes con lepra.
La lepra en la actualidad
El control de la lepra ha mejorado mucho gracias a las campañas nacionales y locales llevadas a cabo en la mayor parte de los países donde la enfermedad es endémica. El diagnóstico y tratamiento de la enfermedad se han visto facilitados por la integración de los servicios primarios contra la lepra en los servicios sanitarios generales.
La detección de todos los casos en cada comunidad y la compleción del tratamiento multimedicamentoso prescrito son los principios básicos de la Estrategia mundial mejorada para reducir la carga de morbilidad debida a la lepra: 2011-2015.
La estrategia hace hincapié en la necesidad de mantener los conocimientos especializados y aumentar el número de personal capacitado para atender esta enfermedad, mejorar la participación de los afectados en los servicios de atención a la lepra y reducir las deformidades visibles (también llamadas discapacidades de grado 2), así como la estigmatización relacionada con la enfermedad.
Los programas nacionales de lepra para 2011-2015 se han centrado más en las poblaciones desatendidas y las zonas de acceso difícil, con el fin de mejorar el acceso y la cobertura. En vista de que las estrategias de control son limitadas, los programas nacionales tratan activamente de mejorar la retención de los casos, el rastreo de los contactos, el seguimiento, la derivación de los pacientes y la gestión de los registros.
Según los informes oficiales procedentes de 115 países, la prevalencia mundial de la lepra registrada a finales de 2012 fue de 189 018 casos, mientras que el número de casos nuevos notificados en el mundo ese mismo año fue de 232 857, en comparación con 226 626 en 2011.
Las estadísticas mundiales revelan que 220 810 (95%) de los nuevos casos de lepra se notificaron en 16 países, y que solo el 5% restante procedía del resto del mundo.
Todavía quedan focos de gran endemicidad en algunas zonas de muchos países, aunque aquí solo se mencionan algunos a modo de referencia: Angola, Bangladesh, Brasil, China, Etiopía, Filipinas, India, Indonesia, Madagascar, Mozambique, Myanmar, Nepal, Nigeria, República Democrática del Congo, República Unida de Tanzanía, Sri Lanka, Sudán y Sudán del Sur.
Breve historia de la enfermedad y su tratamiento
La lepra ya era conocida por las antiguas civilizaciones de China, Egipto y la India. La primera referencia escrita a esta infección se remonta aproximadamente al año 600 a.C. A lo largo de la historia, los enfermos leprosos se han visto condenados al ostracismo por sus comunidades y familias.
En el pasado el tratamiento de la lepra era distinto. El primer avance importante se realizó en los años cuarenta con la obtención de la dapsona, medicamento que detuvo la enfermedad. No obstante, la larga duración del tratamiento —de años o incluso durante toda la vida— dificultaba su cumplimiento. En los años sesenta, M. leprae empezó a manifestar resistencia a la dapsona, el único medicamento antileproso conocido por entonces. A principios de los años sesenta se descubrieron la rifampicina y la clofazimina, los otros dos componentes del tratamiento multimedicamentoso.
En 1981, un grupo de estudio de la Organización Mundial de la Salud recomendó el tratamiento multimedicamentoso a base de dapsona, rifampicina y clofazimina, asociación que elimina el bacilo y logra la curación.
Desde 1995, la OMS proporciona el tratamiento multimedicamentoso gratuitamente a todos los enfermos leprosos del mundo; inicialmente lo hizo por conducto del fondo para medicamentos de la Fundación Nippon, y desde 2000 mediante las donaciones de los medicamentos que hacen Novartis y la Fundación Novartis para el Desarrollo Sostenible.
La eliminación de la lepra como problema de salud pública
En 1991, el órgano rector de la OMS, la Asamblea Mundial de la Salud, adoptó una resolución para eliminar la lepra como problema de salud pública en el año 2000. Por eliminar la lepra como problema de salud pública se entiende conseguir una tasa de prevalencia de menos de 1 caso por 10 0000 habitantes. La meta se alcanzó a tiempo y el uso generalizado de esta pauta terapéutica ha reducido la carga de morbilidad de forma espectacular.
- A lo largo de los últimos 20 años se han curado más de 14 millones de enfermos de lepra, unos 4 millones de ellos desde el año 2000.
- La tasa de prevalencia de la enfermedad ha disminuido un 90%, es decir, de 21,1 casos por 10 000 habitantes a menos de 1 caso por 10 000 habitantes en 2000.
- La carga de morbilidad mundial por esta causa ha disminuido espectacularmente: de 5,2 millones de casos en 1985 a 805 000 en 1995, 753 000 a finales de 1999, y 189 018 a finales de 2012.
- La lepra se ha eliminado en 119 de los 122 países en los que constituía un problema de salud pública en 1985.
- Hasta el momento no han aparecido casos de resistencia al tratamiento multimedicamentoso.
- Actualmente, las medidas se centran en eliminar la lepra a nivel nacional en los países donde aún es endémica, y a nivel subnacional en el resto de los países.
Medidas y recursos necesarios
Para poder llegar a todos los pacientes, el tratamiento de la lepra debe integrarse plenamente en los servicios de salud generales. Además, es necesario un compromiso político sostenido en los países donde la lepra sigue siendo un problema de salud pública. Asimismo, los asociados para la eliminación de la lepra deben seguir velando por que se proporcionen los recursos humanos y económicos necesarios para ello.
La milenaria estigmatización de la enfermedad sigue siendo un obstáculo para que el propio paciente informe sobre la enfermedad y se beneficie de un tratamiento temprano. Hay que cambiar la imagen de la lepra a nivel mundial, nacional y local. Es imprescindible crear un nuevo entorno en el que los pacientes no duden en buscar atención para obtener un diagnóstico y tratamiento en cualquier centro sanitario.
Respuesta de la OMS
La estrategia de la OPS para la eliminación de la lepra consiste en:
- lograr que todos los enfermos tengan acceso a servicios de tratamiento multimedicamentoso ininterrumpido mediante la creación de sistemas de distribución flexibles y cómodos para los afectados;
- procurar la sostenibilidad de los servicios de tratamiento multimedicamentoso mediante la integración de los servicios de atención de la lepra en los servicios de salud generales y el fortalecimiento de la capacidad del personal sanitario general para tratar la enfermedad;
- promover la concientización de las comunidades y cambiar la imagen que tiene la lepra a fin de alentar a los enfermos a que busquen un tratamiento temprano;
- vigilar el desempeño de los servicios de tratamiento multimedicamentoso, la calidad de la atención dispensada a los enfermos y los progresos realizados hacia la eliminación mediante sistemas nacionales de vigilancia de la enfermedad.
El trabajo incesante y dedicado de los programas nacionales, así como el apoyo constante de los aliados nacionales e internacionales han permitido reducir la carga mundial que representa la lepra. El aumento del poder de decisión de los enfermos leprosos, aunado a su mayor implicación en los servicios y la comunidad, nos permitirá estar cada vez más cerca de un mundo exento de esta enfermedad.
Microbiología del M.leprae
M.leprae
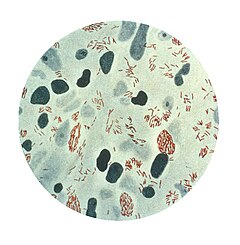
El agente etiológico de la lepra es Mycobacterium leprae. Es un organismo fuertemente ácido-rápido en forma de barra con lados paralelos y extremos redondeados. En tamaño y la forma que se asemeja mucho al bacilo de la tuberculosis. Se produce en grandes cantidades en las lesiones de la lepra lepromatosa, principalmente en las masas dentro de las células leprosas, a menudo agrupados como paquetes de cigarros o dispuesto en una empalizada. Cadenas nunca se ven. Lo más sorprendente son los intracelulares y extracelulares masas, conocidos como globi, que consisten en grupos de bacilos en el material capsular. Bajo el microscopio electrónico el bacilo parece tener una gran variedad de formas. El más común es un filamento ligeramente curvada 3-10 m de longitud que contiene disposiciones irregulares de material denso a veces en la forma de varillas. Estructuras en forma de varillas cortas también pueden ser vistos (idéntico con las inclusiones en forma de varilla dentro de los filamentos) y también formas esféricas densas. Algunos de los grupos de bacilos pueden ser visto tener una membrana limitante.
Se cree que sólo bacilos lepra que se tiñen con carbol fucsina-varillas-ácido rápido como sólidos son viables y que los bacilos que se tiñen de forma irregular son probablemente muertos y degeneración. Las diferencias son indicadores valiosos en muestras de biopsia a los efectos del tratamiento. En los pacientes que recibieron la terapia estándar a múltiples fármacos (MDT), una proporción muy alta de los bacilos mueren en cuestión de días, lo que sugiere que muchas de las manifestaciones de la lepra, incluyendo reacciones del tipo eritema nudoso, que siguen el tratamiento inicial, debe ser debido en parte a antígenos de organismos muertos en lugar de bacilos vivos. Por tanto, necesitamos medicamentos que ayudarán al cuerpo a deshacerse de muertos pero todavía intacta bacilos de la lepra.
Dos índices que dependen de la observación de M. leprae en frotis de la piel o frotis nasales son útiles en la evaluación de la cantidad de la infección, y la viabilidad de los organismos y también el progreso del paciente bajo tratamiento. Ellos son el índice morfológico y el índice bacteriológico.
El índice bacteriológico (BI)
Esta es una expresión de la magnitud de las cargas bacterianas. Se calcula contando seis a ocho frotis teñidos bajo la lente de inmersión en aceite de 100 x. en un frotis hecha por mellar la piel con un escalpelo afilado y raspado; el fluido y tejido obtenido se extienden bastante grueso en un portaobjetos y se tiñeron por el método de Ziehl-Neelsen y se decolora (pero no completamente) que alcohol ácido al 1%.Los resultados se expresan en una escala logarítmica.
- 1+ Al menos 1 bacilo de cada 100 campos.
- Al menos 2 + 1 bacilo de cada 10 campos.
- 3+ Al menos 1 bacilo en todos los campos.
- 4+ Al menos 10 bacilos en todos los campos.
- 5+ Al menos 100 bacilos en todos los campos.
- 6+ Al menos 1.000 bacilos en cada campo.
El índice bacteriológico es valioso porque es simple y es representativo de muchas lesiones pero se ve afectado por la profundidad de la incisión de la piel, la minuciosidad de la raspadura y el espesor de la película.
Un índice más preciso y fiable del contenido bacilar de una lesión está dada por el índice logarítmica de biopsias (LIB. Estos índices ayudan a evaluar el estado de los pacientes al comienzo del tratamiento y para evaluar el progreso.
El índice morfológico (MI)
Esto se calcula contando el número de bacilos ácido-rápido de tinción sólida. Sólo los bacilos de tinción sólida son viables. No es inusual para-tinción sólida M. leprae vuelva a aparecer durante periodos cortos en pacientes que están siendo tratados con éxito con medicamentos. Es importante reconocer que la medición de MI es responsable de las variaciones de observación y por lo tanto no siempre fiable.
No hay comentarios:
Publicar un comentario