El módulo dinámico (a veces el módulo complejo [1] ) es la relación de tensión a tensión en condiciones vibratorias (calculada a partir de datos obtenidos de pruebas de vibración libres o forzadas, en cortante, compresión o alargamiento). Es una propiedad de los materiales viscoelásticos .
Tensión viscoelástica-deformación desfase de fase [ editar ]
La viscoelasticidad se estudia mediante el análisis mecánico dinámico donde se aplica una fuerza oscilatoria (tensión) a un material y se mide el desplazamiento resultante (tensión). [2]
- En materiales puramente elásticos , la tensión y la tensión se producen en fase , de modo que la respuesta de uno ocurre simultáneamente con la otra.
- En los materiales puramente viscosos , hay una diferencia de fase entre la tensión y la tensión, donde la tensión disminuye la tensión en 90 grados ( Radianes ) fase de retraso.
- Los materiales viscoelásticos exhiben un comportamiento en algún punto intermedio entre los materiales puramente viscosos y los materiales puramente elásticos, exhibiendo cierto retraso de fase en la tensión. [3]
El estrés y la tensión en un material viscoelástico se pueden representar usando las siguientes expresiones:
- Tensión:
- Estrés: [3]
dónde
- dónde Es la frecuencia de oscilación de la tensión,
- es hora,
- Es el desfase entre el estrés y la tensión.
Almacenamiento y módulo de pérdida [ editar ]
El almacenamiento y el módulo de pérdida en materiales viscoelásticos miden la energía almacenada, que representa la parte elástica, y la energía disipada como calor, que representa la parte viscosa. [3] El almacenamiento de tracción y los módulos de pérdida se definen de la siguiente manera:
- Almacenamiento:
- Pérdida: [3]
Del mismo modo, también definimos el almacenamiento de corte y los módulos de pérdida de corte, y .
Se pueden utilizar variables complejas para expresar los módulos. y como sigue:
Relación entre la pérdida y el módulo de almacenamiento [ editar ]
La relación entre la pérdida y el módulo de almacenamiento en un material viscoelástico se define como la , lo que proporciona una medida de amortiguación en el material. También se puede visualizar en el espacio vectorial como la tangente del ángulo de fase () entre el almacenamiento y el módulo de pérdida.
De tensión:
Cortar:
Por ejemplo, un material con un mayor que uno exhibirá más amortiguación que un material con una menos que uno. La razón por la que un material con una mayor que uno muestra mayor amortiguación es porque el módulo de pérdida del material es mayor que el módulo de almacenamiento, lo que significa que la componente disipadora de energía, viscosa del módulo complejo prevalece como el factor que define las características del material.
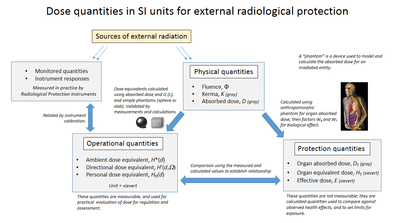
La dosis efectiva es una cantidad de dosis en el sistema de protección radiológica de la Comisión Internacional de Protección Radiológica (CIPR) . [1]
Es la suma ponderada en el tejido de las dosis equivalentes en todos los tejidos y órganos especificados del cuerpo humano y representa el riesgo de salud estocástica para todo el cuerpo, que es la probabilidad de inducción de cáncer y efectos genéticos, de niveles bajos de radiación ionizante . [2] [3] Tiene en cuenta el tipo de radiación y la naturaleza de cada órgano o tejido que se irradia, y permite la suma de las dosis de órganos debido a niveles y tipos de radiación variables, tanto internos como externos, para producir un cálculo global dosis efectiva
La unidad SI para la dosis efectiva es el sievert (Sv), que representa una probabilidad del 5,5% de desarrollar cáncer. [4] La dosis efectiva no pretende ser una medida de los efectos deterministas para la salud, que es la gravedad del daño tisular agudo que seguramente ocurrirá, que se mide por la cantidad absorbida de la dosis . [5]
El concepto de dosis efectiva fue desarrollado por Wolfgang Jacobi y publicado en 1975, y fue tan convincente que la ICRP lo incorporó en sus recomendaciones generales de 1977 (publicación 26) como "dosis equivalente efectiva". [6] El nombre "dosis efectiva" reemplazó al nombre "dosis efectiva equivalente" en 1991. [7] Desde 1977, ha sido la cantidad central para la limitación de la dosis en el sistema internacional de protección radiológica de la CIPR .
Usos [ editar ]
Según la ICRP, los principales usos de la dosis efectiva son la evaluación prospectiva de la dosis para la planificación y la optimización de la protección radiológica, y la demostración del cumplimiento de los límites de dosis con fines reglamentarios. La dosis efectiva es, por lo tanto, una dosis central para propósitos regulatorios. [9]
La CIPR también dice que la dosis efectiva ha contribuido significativamente a la protección radiológica, ya que ha permitido sumar las dosis de la exposición corporal total y parcial de la radiación externa de varios tipos y de la ingesta de radionúclidos. [10]
Uso para dosis externa [ editar ]
El cálculo de la dosis efectiva se requiere para la irradiación parcial o no uniforme del cuerpo humano porque la dosis equivalente no considera el tejido irradiado, sino solo el tipo de radiación. Varios tejidos corporales reaccionan a la radiación ionizante de diferentes maneras, por lo que la ICRP ha asignado factores de sensibilidad a tejidos y órganos específicos para que se pueda calcular el efecto de la irradiación parcial si se conocen las regiones irradiadas. [11] Un campo de radiación que irradia solo una parte del cuerpo conllevará un riesgo menor que si el mismo campo irradiara todo el cuerpo. Para tener esto en cuenta, se calculan y suman las dosis efectivas a las partes componentes del cuerpo que se han irradiado. Esto se convierte en la dosis efectiva para todo el cuerpo, cantidad de dosis E. Es una cantidad de dosis de "protección" que se puede calcular, pero no se puede medir en la práctica.
Una dosis efectiva conllevará el mismo riesgo efectivo para todo el cuerpo, independientemente del lugar donde se aplicó, y tendrá el mismo riesgo efectivo que la misma cantidad de dosis equivalente aplicada de manera uniforme en todo el cuerpo.
Uso para dosis internas [ editar ]
La dosis efectiva se puede calcular para la dosis comprometida, que es la dosis interna resultante de la inhalación, ingestión o inyección de materiales radioactivos.
La cantidad de dosis utilizada es:
Dosis efectiva comprometida, E ( t ) es la suma de los productos de las dosis equivalentes de órganos o tejidos comprometidos y los factores de ponderación de tejidos apropiados W T , donde t es el tiempo de integración en los años posteriores a la ingesta. Se considera que el período de compromiso es de 50 años para los adultos y de 70 años para los niños. [12]
Cálculo de la dosis efectiva [ editar ]
La radiación ionizante deposita energía en la materia que está siendo irradiada. La cantidad utilizada para expresar esto es la dosis absorbida , una cantidad de dosis física que depende del nivel de radiación incidente y de las propiedades de absorción del objeto irradiado. La dosis absorbida es una cantidad física, y no es un indicador satisfactorio de efecto biológico, por lo que para permitir la consideración del riesgo radiológico estocástico, la Comisión Internacional de Unidades y Mediciones de Radiación (ICRU) diseñó cantidades equivalentes de dosis y dosis efectiva. La CIPR para calcular el efecto biológico de una dosis absorbida.
Para obtener una dosis efectiva, la dosis calculada absorbida de órgano D T se corrige primero para el tipo de radiación utilizando el factor W R para obtener un promedio ponderado de la cantidad de dosis equivalente H Trecibida en tejidos corporales irradiados, y el resultado se corrige aún más para tejidos u órganos que se irradiaron usando el factor W T , para producir la cantidad de dosis efectiva E .
La suma de las dosis efectivas para todos los órganos y tejidos del cuerpo representa la dosis efectiva para todo el cuerpo. Si solo se irradia una parte del cuerpo, entonces solo se usan esas regiones para calcular la dosis efectiva. Los factores de ponderación del tejido se suman a 1.0, de modo que si un cuerpo entero se irradia con radiación externa de penetración uniforme, la dosis efectiva para todo el cuerpo es igual a la dosis equivalente para todo el cuerpo.
Uso del factor de ponderación del tejido W T [ editar ]
Los factores de ponderación tisular de la ICRP se dan en la tabla adjunta, y también se dan las ecuaciones utilizadas para calcular la dosis absorbida o la dosis equivalente.
Algunos tejidos como la médula ósea son particularmente sensibles a la radiación, por lo que se les da un factor de ponderación que es desproporcionadamente grande en relación con la fracción de masa corporal que representan. Otros tejidos como la superficie del hueso duro son particularmente insensibles a la radiación y se les asigna un factor de ponderación desproporcionadamente bajo.
| Órganos | Factores de ponderación del tejido | ||
|---|---|---|---|
| ICRP26 1977 | ICRP60 1990 [14] | ICRP103 2007 [15] | |
| Góndolas | 0.25 | 0,20 | 0.08 |
| Médula ósea roja | 0.12 | 0.12 | 0.12 |
| Colon | - | 0.12 | 0.12 |
| Pulmón | 0.12 | 0.12 | 0.12 |
| Estómago | - | 0.12 | 0.12 |
| Los senos | 0.15 | 0.05 | 0.12 |
| Vejiga | - | 0.05 | 0.04 |
| Hígado | - | 0.05 | 0.04 |
| Esófago | - | 0.05 | 0.04 |
| Tiroides | 0.03 | 0.05 | 0.04 |
| Piel | - | 0.01 | 0.01 |
| Superficie del hueso | 0.03 | 0.01 | 0.01 |
| Glándulas salivales | - | - | 0.01 |
| Cerebro | - | - | 0.01 |
| Resto del cuerpo | 0.30 | 0.05 | 0.12 |
| Total | 1.00 | 1.00 | 1.00 |
Cálculo a partir de la dosis equivalente:
- .
Cálculo a partir de la dosis absorbida:
Dónde
- Es la dosis efectiva para todo el organismo.
- Es la dosis equivalente absorbida por el tejido T
- Es el factor de ponderación del tejido definido por la regulación.
- Es el factor de ponderación de la radiación definido por la regulación.
- es la dosis absorbida promediada en masa en el tejido T por radiación tipo R
- es la dosis absorbida del tipo de radiación R en función de la ubicación
- Es la densidad en función de la ubicación.
- es volumen
- es el tejido u órgano de interés
Los factores de ponderación del tejido de la ICRP se eligen para representar la fracción de riesgo para la salud, o efecto biológico, que es atribuible al tejido específico nombrado. Estos factores de ponderación se han revisado dos veces, como se muestra en el cuadro anterior.
La Comisión Reguladora Nuclear de los Estados Unidos aún respalda los factores de ponderación tisular de la ICRP de 1977 en sus regulaciones, a pesar de las recomendaciones revisadas posteriores de la ICRP. [dieciséis]
Por tipo de imagen médica [ editar ]
Dosis efectiva por tipo de imagen médica.
| |||
|---|---|---|---|
| Órganos objetivo | Tipo de examen | Dosis efectiva en adultos [17] | Tiempo equivalente deradiación de fondo [17] |
| TC de la cabeza | Serie única | 2 mSv | 8 meses |
| Con + sin radiocontraste | 4 mSv | 16 meses | |
| Pecho | TC del tórax | 7 mSv | 2 años |
| TC del tórax, protocolo de cribado del cáncer de pulmón. | 1.5 mSv | 6 meses | |
| Radiografía de pecho | 0.1 mSv | 10 días | |
| Corazón | Angiografía coronaria | 12 mSv | 4 años |
| TC coronaria | 3 mSv | 1 año | |
| Abdominal | TC de abdomen y pelvis | 10 mSv | 3 años |
| TC de abdomen y pelvis, protocolo de dosis baja. | 3 mSv [18] | 1 año | |
| TC de abdomen y pelvis, con + sinradiocontraste | 20 mSv | 7 años | |
| Colonografía por tomografía computarizada | 6 mSv | 2 años | |
| Pielografía intravenosa | 3 mSv | 1 año | |
| Serie gastrointestinal superior. | 6 mSv | 2 años | |
| Serie gastrointestinal inferior. | 8 mSv | 3 años | |
| Espina | Radiografía de la columna vertebral | 1.5 mSv | 6 meses |
| TC de la columna vertebral | 6 mSv | 2 años | |
| Extremidades | Radiografia de extremidad | 0.001 mSv | 3 horas |
| Angiografía CT de extremidad inferior | 0.3 - 1.6 mSv [19] | 5 semanas - 6 meses | |
| Radiografia dental | 0.005 mSv | 1 día | |
| DEXA (densidad ósea) | 0.001 mSv | 3 horas | |
| Combinación PET-TAC | 25 mSv | 8 años | |
| Mamografía | 0.4 mSv | 7 semanas | |
Efectos sobre la salud [ editar ]
La radiación ionizante es generalmente dañina y potencialmente letal para los seres vivos, pero puede tener beneficios para la salud en la radioterapia para el tratamiento del cáncer y la tirotoxicosis . Su impacto más común es la inducción de cáncer con un período de latencia de años o décadas después de la exposición. Las dosis altas pueden causar quemaduras de radiación visualmente dramáticas y / o muerte rápida a través del síndrome de radiación aguda . Las dosis controladas se utilizan para imágenes médicas y radioterapia .
Nomenclatura Reguladora [ editar ]
Reglamentos del Reino Unido [ editar ]
El Reglamento de Radiaciones Ionizantes del Reino Unido de 1999 define su uso del término dosis efectiva; "Cualquier referencia a una dosis efectiva significa la suma de la dosis efectiva para todo el cuerpo de la radiación externa y la dosis efectiva comprometida de la radiación interna". [20]
Dosis equivalente a EE.UU. [ editar ]
La Comisión Reguladora Nuclear de los EE. UU. Ha mantenido en el sistema de regulación de los EE. UU. La dosis efectiva a largo plazo equivalente a una cantidad similar a la dosis efectiva de la CIPR. La dosis equivalente efectiva total de la NRC (TEDE) es la suma de la dosis efectiva externa con la dosis interna comprometida; en otras palabras, todas las fuentes de dosis.
En los EE. UU., La dosis equivalente acumulativa debida a la exposición externa a todo el cuerpo normalmente se reporta a los trabajadores de la energía nuclear en informes de dosimetría regulares.
- equivalente a dosis profunda , (DDE) que es adecuadamente una dosis equivalente para todo el cuerpo
- dosis equivalente baja , (SDE) que es en realidad la dosis efectiva para la piel
Historia [ editar ]
El concepto de dosis efectiva fue introducido en 1975 por Wolfgang Jacobi (1928–2015) en su publicación "El concepto de una dosis efectiva: una propuesta para la combinación de dosis en órganos". [6] [21] La ICRP lo incluyó rápidamente en 1977 como “dosis equivalente efectiva” en la Publicación 26. En 1991, la publicación 60 de la CIPR acortó el nombre a "dosis efectiva". [22] Esta cantidad a veces se denomina incorrectamente como "dosis equivalente" debido al nombre anterior, y ese nombre inapropiado a su vez causa confusión con la dosis equivalente . Los factores de ponderación del tejido se revisaron en 1990 y 2007 debido a nuevos datos.
Uso futuro de la dosis efectiva [ editar ]
En el 3er Simposio Internacional de la ICRP sobre el Sistema de Protección Radiológica en octubre de 2015, el Grupo de Trabajo 79 de la ICRP informó sobre el "Uso de la Dosis Efectiva como Cantidad de Protección Radiológica relacionada con el Riesgo".
Esto incluyó una propuesta para descontinuar el uso de dosis equivalentes como una cantidad de protección separada. Esto evitaría la confusión entre la dosis equivalente, la dosis efectiva y la dosis equivalente, y usar la dosis absorbida en Gy como una cantidad más apropiada para limitar los efectos deterministas en el lente, la piel, las manos y los pies. [23]
También se propuso que la dosis efectiva podría usarse como un indicador aproximado del posible riesgo de los exámenes médicos. Estas propuestas deberán pasar por las siguientes etapas:
- Discusión dentro de los comités de la CIPR
- Revisión del informe por grupo de tareas
- Reconsideración por Comités y Comisión Principal.
- Consulta pública































No hay comentarios:
Publicar un comentario