| Entrada laríngea | |
|---|---|
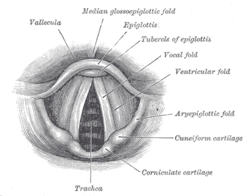
La entrada a la laringe.
| |
| Detalles | |
| Identificadores | |
| latín | Aditus laringis |
| ejército de reserva | A06.2.09.002 |
| FMA | 55405 |
| Terminologia anatomica | |
La entrada laríngea ( aditus laríngeo , apertura laríngea ) es la abertura que conecta la faringe y la laringe .
Sus fronteras están formadas por:
- El borde curvo libre de la epiglotis , anteriormente
- los cartílagos aritenoides , los cartílagos corniculados y el pliegue interarytenoideo , posteriormente
- el pliegue aryepiglótico lateralmente
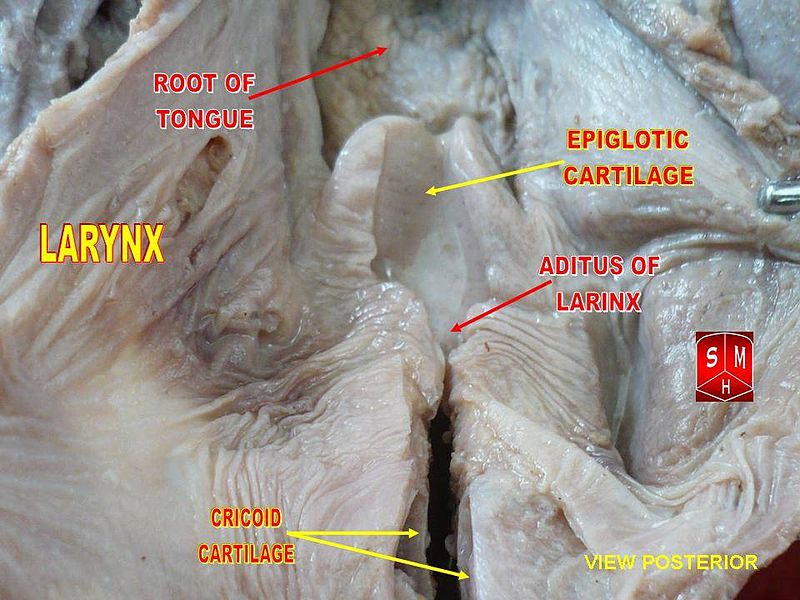
| Adito al antro mastoideo | |
|---|---|

La pared medial y parte de las paredes posterior y anterior de la cavidad timpánicaderecha , vista lateral.
| |
| |
| Detalles | |
| Identificadores | |
| latín | Aditus ad antrum mastoideum |
| ejército de reserva | A15.3.02.021 |
| FMA | 56797 |
| Terminologia anatomica | |
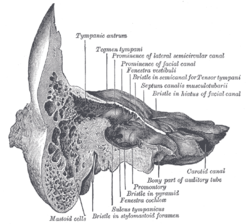
El adito al antro mastoideo ( agujero otomastoideo o entrada o abertura al antro mastoideo ) es una gran cavidad irregular que conduce hacia atrás desde el receso epitimpánico hacia un espacio aéreo considerable llamado antro timpánico o mastoideo .
El antro se comunica por detrás y por debajo con las células de aire mastoides , que varían considerablemente en número, tamaño y forma; El antro y las células de aire mastoides están revestidos por una membrana mucosa , continua con el revestimiento de la cavidad timpánica .
En la pared medial de la entrada al antro hay una eminencia redondeada, situada encima y detrás de la prominencia del canal facial ; corresponde con la posición de los extremos ampullados de los canales semicirculares superiores y laterales .
Este artículo puede ser escrito desde una perspectiva excesivamente antropocéntrica . ( Aprenda cómo y cuándo eliminar este mensaje de plantilla )
|
| Glándula suprarrenal | |
|---|---|
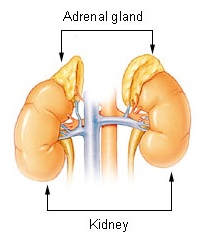
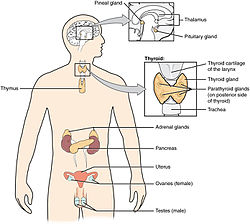
Las glándulas suprarrenales se encuentran sobre los riñones.
| |
| |
| Detalles | |
| Precursor | Mesodermo y cresta neural |
| Sistema | Sistema endocrino |
| Artería | Arterias suprarrenales superiores, medias e inferiores |
| Vena | Venas suprarrenales |
| Nervio | Plexo celíaco y renal |
| Linfa | Ganglios linfáticos lumbares |
| Identificadores | |
| latín | Glandula suprarenalis |
| Malla | D000311 |
| ejército de reserva | A11.5.00.001 |
| FMA | 9604 |
| Terminologia anatomica | |
Las glándulas suprarrenales (también conocidas como glándulas suprarrenales ) son glándulas endocrinas que producen una variedad de hormonas, incluida la adrenalina y los esteroides aldosterona y cortisol . [1] [2] Se encuentran sobre los riñones . Cada glándula tiene una corteza externa que produce hormonas esteroides y una médula interna . La corteza suprarrenal se divide en tres zonas: la zona glomerulosa , la zona fasciculada y la zona reticular . [3]
La corteza suprarrenal produce tres tipos principales de hormonas esteroides : mineralocorticoides , glucocorticoides y andrógenos . Los mineralocorticoides (como la aldosterona ) producidos en la zona glomerulosa ayudan en la regulación de la presión sanguínea y el equilibrio electrolítico . Los glucocorticoides cortisol y cortisonase sintetizan en la zona fasciculada; Sus funciones incluyen la regulación del metabolismo y la supresión del sistema inmune . La capa más interna de la corteza, la zona reticular, produce andrógenos que se convierten en hormonas sexuales completamente funcionales en las gónadas.y otros órganos diana. [4] La producción de hormonas esteroides se llama esteroidogénesis e implica una serie de reacciones y procesos que tienen lugar en las células corticales. [5] La médula produce las catecolaminas adrenalina y noradrenalina , que funcionan para producir una respuesta rápida en todo el cuerpo en situaciones de estrés . [4]
Una serie de enfermedades endocrinas implican disfunciones de la glándula suprarrenal. La sobreproducción de cortisol conduce al síndrome de Cushing , mientras que la producción insuficiente se asocia con la enfermedad de Addison . La hiperplasia suprarrenal congénita es una enfermedad genética producida por la desregulación de los mecanismos de control endocrino. [4] [6] Una variedad de tumores pueden surgir del tejido suprarrenal y se encuentran comúnmente en imágenes médicas cuando se buscan otras enfermedades.
Estructura [ editar ]
Las glándulas suprarrenales se encuentran a ambos lados del cuerpo en el retroperitoneo , arriba y ligeramente medial a los riñones . En los humanos, la glándula suprarrenal derecha tiene forma piramidal, mientras que la izquierda tiene forma semilunar o de media luna y es algo más grande. [8] Las glándulas suprarrenales miden aproximadamente 3 cm de ancho, 5.0 cm de largo y hasta 1.0 cm de espesor. [9] Su peso combinado en un humano adulto oscila entre 7 y 10 gramos. [10] Las glándulas son de color amarillento. [8]
Las glándulas suprarrenales están rodeadas por una cápsula grasa y se encuentran dentro de la fascia renal , que también rodea los riñones. Un tabique débil (pared) de tejido conectivo separa las glándulas de los riñones. [11] Las glándulas suprarrenales están directamente debajo del diafragma , y están unidas a la crura del diafragma por la fascia renal. [11]
Cada glándula suprarrenal tiene dos partes distintas, cada una con una función única, la corteza suprarrenalexterna y la médula interna , que producen hormonas. [12]
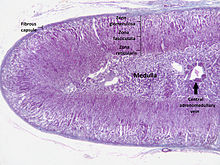
Corteza suprarrenal [ editar ]
La corteza suprarrenal es la capa más externa de la glándula suprarrenal. Dentro de la corteza hay tres capas, llamadas "zonas". Cuando se ve al microscopio, cada capa tiene una apariencia distinta y cada una tiene una función diferente. [13] La corteza suprarrenal se dedica a la producción de hormonas , a saber , aldosterona , cortisol y andrógenos . [14]
Zona glomerulosa [ editar ]
La zona más externa de la corteza suprarrenal es la zona glomerulosa . Se encuentra inmediatamente debajo de la cápsula fibrosa de la glándula. Las células en esta capa forman grupos ovales, separados por delgadas hebras de tejido conectivo de la cápsula fibrosa de la glándula y llevan capilares anchos . [15]
Esta capa es el sitio principal para la producción de aldosterona , un mineralocorticoide , por la acción de la enzima aldosterona sintasa . [16] [17] La aldosterona juega un papel importante en la regulación a largo plazo de la presión arterial . [18]
Zona fasciculata [ editar ]
La zona fasciculada está situada entre la zona glomerulosa y la zona reticular. Las células en esta capa son responsables de producir glucocorticoides como el cortisol . [19] Es la más grande de las tres capas, representando casi el 80% del volumen de la corteza. [3] En la zona fasciculada, las células están dispuestas en columnas orientadas radialmente hacia la médula. Las células contienen numerosas gotas de lípidos, abundantes mitocondrias y un retículo endoplásmico liso complejo . [15]
Zona reticularis [ editar ]
La capa cortical más interna, la zona reticular , se encuentra directamente adyacente a la médula. Produce andrógenos , principalmente deshidroepiandrosterona (DHEA), sulfato de DHEA (DHEA-S) y androstenediona (el precursor de la testosterona ) en humanos. [19] Sus células pequeñas forman cordones y grupos irregulares, separados por capilares y tejido conectivo. Las células contienen cantidades relativamente pequeñas de citoplasma y gotas de lípidos, y a veces muestran pigmento marrón de lipofuscina . [15]
Médula [ editar ]
La médula suprarrenal está en el centro de cada glándula suprarrenal y está rodeada por la corteza suprarrenal. Las células cromafines de la médula son la fuente principal del cuerpo de las catecolaminas, adrenalina y noradrenalina, liberadas por la médula. Aproximadamente el 20% de noradrenalina (norepinefrina) y el 80% de adrenalina (epinefrina) se secretan aquí. [19]
La médula suprarrenal es impulsada por el sistema nervioso simpático a través de fibras preganglionares que seoriginan en la médula espinal torácica , desde las vértebras T5 a T11. [20] Debido a que está inervado por fibras nerviosas preganglionares , la médula suprarrenal puede considerarse como un ganglio simpático especializado . [20] Sin embargo, a diferencia de otros ganglios simpáticos, la médula suprarrenal carece de sinapsis distintas y libera sus secreciones directamente en la sangre.
Suministro de sangre [ editar ]
Las glándulas suprarrenales tienen una de las mayores tasas de suministro de sangre por gramo de tejido de cualquier órgano: pueden ingresar hasta 60 arterias pequeñas en cada glándula. [21] Tres arterias generalmente irrigan cada glándula suprarrenal: [8]
- La arteria suprarrenal superior , una rama de la arteria frénica inferior
- La arteria suprarrenal media , una rama directa de la aorta abdominal.
- La arteria suprarrenal inferior , una rama de la arteria renal.
Estos vasos sanguíneos suministran una red de pequeñas arterias dentro de la cápsula de las glándulas suprarrenales. Finas hebras de la cápsula ingresan a las glándulas y llevan sangre a ellas. [8]
La sangre venosa es drenada de las glándulas por las venas suprarrenales , generalmente una por cada glándula: [8]
- La vena suprarrenal derecha drena hacia la vena cava inferior.
- La vena suprarrenal izquierda drena hacia la vena renal izquierda o la vena frénica inferior izquierda .
La vena adrenomedular central, en la médula suprarrenal, es un tipo inusual de vaso sanguíneo. Su estructura es diferente de las otras venas en que el músculo liso en su túnica media (la capa media del vaso) está dispuesto en paquetes conspicuos orientados longitudinalmente. [3]
Variabilidad [ editar ]
Las glándulas suprarrenales pueden no desarrollarse en absoluto, o pueden fusionarse en la línea media detrás de la aorta . [12] Estos están asociados con otras anormalidades congénitas , como la insuficiencia de los riñones para desarrollarse o los riñones fusionados. [12] La glándula puede desarrollarse con una ausencia parcial o completa de la corteza, o puede desarrollarse en una ubicación inusual. [12]
Función [ editar ]
La glándula suprarrenal segrega varias hormonas diferentes que son metabolizadas por enzimas dentro de la glándula o en otras partes del cuerpo. Estas hormonas están involucradas en una serie de funciones biológicas esenciales. [23]
Corticosteroides [ editar ]
Los corticosteroides son un grupo de hormonas esteroides producidas a partir de la corteza de la glándula suprarrenal, de donde se nombran. [24] Los corticosteroides se nombran de acuerdo con sus acciones:
- Los mineralocorticoides, como la aldosterona, regulan el equilibrio de la sal ("mineral") y el volumen sanguíneo. [25]
- Los glucocorticoides como el cortisol influyen en las tasas de metabolismo de las proteínas, grasas y azúcares ("glucosa"). [26]
- Mineralocorticoides
La glándula suprarrenal produce aldosterona , un mineralocorticoide , que es importante en la regulación del equilibrio de sal ("mineral") y el volumen sanguíneo . En los riñones, la aldosterona actúa sobre los túbulos contorneados distales y los conductos colectores al aumentar la reabsorción de sodio y la excreción de iones de potasio e hidrógeno. [18] La aldosterona es responsable de la reabsorción de aproximadamente el 2% de las tasas de filtración glomerular filtrada . [27] La retención de sodio también es una respuesta del colon distal y las glándulas sudoríparas a la estimulación del receptor de aldosterona. Angiotensina II y extracelularEl potasio son los dos principales reguladores de la producción de aldosterona. [19] La cantidad de sodio presente en el cuerpo afecta el volumen extracelular, lo que a su vez influye en la presión arterial . Por lo tanto, los efectos de la aldosterona en la retención de sodio son importantes para la regulación de la presión arterial. [28]
- Glucocorticoides
El cortisol es el principal glucocorticoide en humanos. En las especies que no crean cortisol, la corticosteronadesempeña este papel . Los glucocorticoides tienen muchos efectos sobre el metabolismo . Como su nombre lo indica, aumentan el nivel circulante de glucosa . Este es el resultado de un aumento en la movilización de aminoácidos a partir de proteínas y la estimulación de la síntesis de glucosa a partir de estos aminoácidos en el hígado. Además, aumentan los niveles de ácidos grasos libres., que las células pueden usar como alternativa a la glucosa para obtener energía. Los glucocorticoides también tienen efectos no relacionados con la regulación de los niveles de azúcar en la sangre, incluida la supresión del sistema inmune y un potente efecto antiinflamatorio . El cortisol reduce la capacidad de los osteoblastos para producir tejido óseo nuevo y disminuye la absorción de calcio en el tracto gastrointestinal . [28]
La glándula suprarrenal segrega un nivel basal de cortisol, pero también puede producir explosiones de la hormona en respuesta a la hormona adrenocorticotrópica (ACTH) de la hipófisis anterior . El cortisol no se libera de manera uniforme durante el día: sus concentraciones en la sangre son más altas temprano en la mañana y más bajas en la noche como resultado del ritmo circadiano de la secreción de ACTH. [28] La cortisona es un producto inactivo de la acción de la enzima 11β-HSD sobre el cortisol. La reacción catalizada por 11β-HSD es reversible, lo que significa que puede convertir la cortisona administrada en cortisol, la hormona biológicamente activa. [28]
- Formación
Todas las hormonas corticosteroides comparten el colesterol como precursor común. Por lo tanto, el primer paso en la esteroidogénesis es la absorción o síntesis de colesterol. Las células que producen hormonas esteroides pueden adquirir colesterol a través de dos caminos. La fuente principal es a través del colesterol dietético transportado a través de la sangre como ésteres de colesterol dentro de las lipoproteínas de baja densidad (LDL). El LDL ingresa a las células a través de la endocitosis mediada por receptores . La otra fuente de colesterol es la síntesis en el retículo endoplásmico de la célula . La síntesis puede compensar cuando los niveles de LDL son anormalmente bajos. [4] En el lisosoma, los ésteres de colesterol se convierten en colesterol libre, que luego se usa para la esteroidogénesis o se almacena en la célula. [29]
La parte inicial de la conversión del colesterol en hormonas esteroides implica una serie de enzimas de la familia del citocromo P450 que se encuentran en la membrana interna de las mitocondrias . El transporte de colesterol desde la membrana externa a la interna es facilitado por la proteína reguladora aguda esteroidogénica y es el paso limitante de la síntesis de esteroides. [29]
Las capas de la glándula suprarrenal difieren según la función, y cada capa tiene enzimas distintas que producen diferentes hormonas a partir de un precursor común. [4] El primer paso enzimático en la producción de todas las hormonas esteroides es la escisión de la cadena lateral del colesterol, una reacción que forma pregnenolonacomo producto y es catalizada por la enzima P450scc , también conocida como colesterol desmolasa . Después de la producción de pregnenolona, las enzimas específicas de cada capa cortical la modifican aún más. Las enzimas involucradas en este proceso incluyen P450 mitocondriales y microsomales y deshidrogenasas hidroxiesteroides. Por lo general, se requieren varios pasos intermedios en los cuales la pregnenolona se modifica varias veces para formar las hormonas funcionales. [5] Las enzimas que catalizan reacciones en estas vías metabólicas están involucradas en una serie de enfermedades endocrinas. Por ejemplo, la forma más común de hiperplasia suprarrenal congénita se desarrolla como resultado de la deficiencia de 21-hidroxilasa , una enzima involucrada en un paso intermedio de la producción de cortisol. [30]
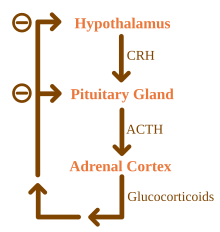
- Regulación
Los glucocorticoides están bajo la influencia reguladora del eje hipotálamo-hipófisis-adrenal (HPA) . La síntesis de glucocorticoides es estimulada por la hormona adrenocorticotrópica (ACTH), una hormona liberada en el torrente sanguíneo por la pituitaria anterior . A su vez, la producción de ACTH es estimulada por la presencia de la hormona liberadora de corticotropina (CRH), que es liberada por las neuronas del hipotálamo.. ACTH actúa sobre las células suprarrenales primero al aumentar los niveles de StAR dentro de las células, y luego de todas las enzimas esteroidogénicas P450. El eje HPA es un ejemplo de un sistema de retroalimentación negativa, en el cual el cortisol en sí mismo actúa como un inhibidor directo de la síntesis de CRH y ACTH. El eje HPA también interactúa con el sistema inmune a través de una mayor secreción de ACTH en presencia de ciertas moléculas de la respuesta inflamatoria . [4]
La secreción de mineralocorticoides está regulada principalmente por el sistema renina-angiotensina-aldosterona(RAAS), la concentración de potasio y, en menor medida, la concentración de ACTH. [4] Los sensores de presión arterial en el aparato yuxtaglomerular de los riñones liberan la enzima renina en la sangre, lo que inicia una cascada de reacciones que conducen a la formación de angiotensina II . Los receptores de angiotensina en las células de la zona glomerulosa reconocen la sustancia y, al unirse, estimulan la liberación de aldosterona . [31]
Catecolaminas [ editar ]
Principalmente referidos en los Estados Unidos como epinefrina y norepinefrina , la adrenalina y la noradrenalinason catecolaminas , compuestos solubles en agua que tienen una estructura hecha de un grupo catecol y un grupo amina . Las glándulas suprarrenales son responsables de la mayor parte de la adrenalina que circula en el cuerpo, pero solo de una pequeña cantidad de noradrenalina circulante. [23] Estas hormonas son liberadas por la médula suprarrenal, que contiene una densa red de vasos sanguíneos. La adrenalina y la noradrenalina actúan en los adrenoreceptoresen todo el cuerpo, con efectos que incluyen un aumento de la presión arterial y la frecuencia cardíaca. [23] las acciones de adrenalina y noradrenalina son responsables de la respuesta de lucha o huida , caracterizada por un aumento de la respiración y la frecuencia cardíaca, un aumento de la presión arterial y la constricción de los vasos sanguíneos en muchas partes del cuerpo. [32]
- Formación
Las catecolaminas se producen en las células cromafines en la médula de la glándula suprarrenal, a partir de la tirosina , un aminoácido no esencial derivado de los alimentos o producido a partir de fenilalanina en el hígado. La enzima tirosina hidroxilasa convierte la tirosina en L-DOPA en el primer paso de la síntesis de catecolaminas. L-DOPA luego se convierte en dopamina antes de que pueda convertirse en noradrenalina. En el citosol , la noradrenalina se convierte en epinefrina por la enzima feniletanolamina N-metiltransferasa(PNMT) y almacenado en gránulos. Los glucocorticoides producidos en la corteza suprarrenal estimulan la síntesis de catecolaminas al aumentar los niveles de tirosina hidroxilasa y PNMT. [4] [13]
La liberación de catecolaminas es estimulada por la activación del sistema nervioso simpático . Los nervios esplácnicos del sistema nervioso simpático inervan la médula de la glándula suprarrenal. Cuando se activa, evoca la liberación de catecolaminas de los gránulos de almacenamiento al estimular la apertura de los canalesde calcio en la membrana celular. [33]
Andrógenos [ editar ]
Las células en la zona reticular de las glándulas suprarrenales producen hormonas sexuales masculinas o andrógenos , la más importante de las cuales es la DHEA . En general, estas hormonas no tienen un efecto general en el cuerpo masculino, y se convierten en andrógenos más potentes como la testosterona y DHT o en estrógenos (hormonas sexuales femeninas) en las gónadas , actuando de esta manera como un intermediario metabólico . [34]
Expresión de genes y proteínas [ editar ]
El genoma humano incluye aproximadamente 20,000 genes codificadores de proteínas y el 70% de estos genes se expresan en las glándulas suprarrenales adultas normales. [35] [36] Solo unos 250 genes se expresan más específicamente en las glándulas suprarrenales en comparación con otros órganos y tejidos. Los genes específicos de la glándula suprarrenal con el nivel más alto de expresión incluyen miembros de la superfamilia de enzimas del citocromo P450 . Las proteínas correspondientes se expresan en los diferentes compartimentos de la glándula suprarrenal, como CYP11A1 , HSD3B2 y FDX1 que participan en la síntesis de hormonas esteroidesy se expresan en capas de células corticales y PNMTy DBH involucrados en la síntesis de noradrenalina y adrenalina y expresados en la médula. [37]
Desarrollo [ editar ]
Las glándulas suprarrenales están compuestas por dos tipos heterogéneos de tejido. En el centro está la médula suprarrenal , que produce adrenalina y noradrenalina y las libera al torrente sanguíneo, como parte del sistema nervioso simpático . Alrededor de la médula se encuentra la corteza , que produce una variedad de hormonas esteroides . Estos tejidos provienen de diferentes precursores embriológicos y tienen distintas vías de desarrollo prenatal . La corteza de la glándula suprarrenal se deriva del mesodermo , mientras que la médula se deriva de la cresta neural , que es de ectodérmica.origen. [12]
Las glándulas suprarrenales en un bebé recién nacido son mucho más grandes como proporción del tamaño del cuerpo que en un adulto. [38] Por ejemplo, a los tres meses de edad, las glándulas son cuatro veces más grandes que los riñones. El tamaño de las glándulas disminuye relativamente después del nacimiento, principalmente debido a la contracción de la corteza. La corteza, que desaparece casi por completo a los 1 años, se desarrolla nuevamente entre los 4 y 5 años. Las glándulas pesan aproximadamente 1 g al nacer [12] y se desarrollan hasta un peso adulto de aproximadamente 4 gramos cada una. [28] En un feto, las glándulas se detectan por primera vez después de la sexta semana de desarrollo. [12]
Corteza [ editar ]
El tejido de la corteza suprarrenal se deriva del mesodermo intermedio . Aparece por primera vez 33 días después de la fertilización , muestra las capacidades de producción de hormonas esteroides en la octava semana y experimenta un rápido crecimiento durante el primer trimestre del embarazo. La corteza suprarrenal fetal es diferente de su contraparte adulta, ya que está compuesta de dos zonas distintas: la zona "fetal" interna, que lleva a cabo la mayor parte de la actividad productora de hormonas, y la zona "definitiva" externa, que se encuentra en un estado proliferativo fase. La zona fetal produce grandes cantidades de andrógenossuprarrenales (hormonas sexuales masculinas) que la placenta utiliza para la biosíntesis de estrógenos . [39]El desarrollo cortical de la glándula suprarrenal está regulado principalmente por ACTH , una hormona producida por la glándula pituitaria que estimula la síntesis de cortisol . [40] Durante la midgestation, la zona fetal ocupa la mayor parte del volumen cortical y produce 100–200 mg / día de DHEA-S , un andrógeno y precursor de andrógenos y estrógenos (hormonas sexuales femeninas). [41] Las hormonas suprarrenales, especialmente los glucocorticoides como el cortisol, son esenciales para el desarrollo prenatal de los órganos, particularmente para la maduración de los pulmones.. La glándula suprarrenal disminuye de tamaño después del nacimiento debido a la rápida desaparición de la zona fetal, con una disminución correspondiente en la secreción de andrógenos. [39]
Adrenarche [ editar ]
Durante la primera infancia, la síntesis y secreción de andrógenos siguen siendo bajas, pero varios años antes de la pubertad (de 6 a 8 años de edad) se producen cambios en los aspectos anatómicos y funcionales de la producción de andrógenos corticales que conducen a una mayor secreción de los esteroides DHEA y DHEA-S . Estos cambios son parte de un proceso llamado adrenarche , que solo se ha descrito en humanos y algunos otros primates. Adrenarche es independiente de ACTH o gonadotropinas y se correlaciona con un engrosamiento progresivo de la capa de la zona reticular de la corteza. Funcionalmente, adrenarche proporciona una fuente de andrógenos para el desarrollo del vello axilar y púbico antes del comienzo de la pubertad.[42] [43]
Médula [ editar ]
La médula suprarrenal se deriva de las células de la cresta neural , que provienen de la capa de ectodermo del embrión . Estas células migran desde su posición inicial y se agregan cerca de la aorta dorsal , un vaso sanguíneo primitivo, que activa la diferenciación de estas células a través de la liberación de proteínas conocidas como BMP . Estas células luego experimentan una segunda migración desde la aorta dorsal para formar la médula suprarrenal y otros órganos del sistema nervioso simpático . [44] Las células de la médula suprarrenal se denominan células cromafines porque contienen gránulos que se tiñen con cromo.sales, una característica no presente en todos los órganos simpáticos. Alguna vez se pensó que los glucocorticoides producidos en la corteza suprarrenal eran responsables de la diferenciación de las células cromafines. Investigaciones más recientes sugieren que BMP-4 secretada en el tejido suprarrenal es el principal responsable de esto, y que los glucocorticoides solo juegan un papel en el desarrollo posterior de las células. [45]
Importancia clínica [ editar ]
La función normal de la glándula suprarrenal puede verse afectada por afecciones como infecciones, tumores, trastornos genéticos y enfermedades autoinmunes , o como un efecto secundario de la terapia médica. Estos trastornos afectan la glándula directamente (como con infecciones o enfermedades autoinmunes) o como resultado de la desregulación de la producción de hormonas (como en algunos tipos de síndrome de Cushing ) que conduce a un exceso o insuficiencia de hormonas suprarrenales y los síntomas relacionados.
Sobreproducción de corticosteroides [ editar ]
Síndrome de Cushing [ editar ]
El síndrome de Cushing es la manifestación del exceso de glucocorticoides. Puede ser el resultado de un tratamiento prolongado con glucocorticoides o ser causada por una enfermedad subyacente que produce alteraciones en el eje HPA o la producción de cortisol. Las causas pueden ser clasificados en ACTH dependiente o independiente de la ACTH. La causa más común del síndrome de Cushing endógeno es un adenoma pituitarioque causa una producción excesiva de ACTH. La enfermedad produce una amplia variedad de signos y síntomas que incluyen obesidad, diabetes, aumento de la presión arterial, vello corporal excesivo ( hirsutismo ), osteoporosis , depresión y, más distintivamente, estríasen la piel, causada por su adelgazamiento progresivo. [4] [6]
Aldosteronismo primario [ editar ]
Cuando la zona glomerulosa produce un exceso de aldosterona , el resultado es el aldosteronismo primario . Las causas de esta afección son hiperplasia bilateral (crecimiento excesivo de tejido) de las glándulas, o adenomasproductores de aldosterona (una afección llamada síndrome de Conn ). El aldosteronismo primario produce hipertensión y desequilibrio electrolítico , aumentando el agotamiento de potasio y la retención de sodio. [6]
Insuficiencia suprarrenal [ editar ]
La insuficiencia suprarrenal (la deficiencia de glucocorticoides ) ocurre en aproximadamente 5 de cada 10,000 en la población general. [6] Las enfermedades clasificadas como insuficiencia suprarrenal primaria (incluida la enfermedad de Addison y las causas genéticas) afectan directamente la corteza suprarrenal. Si surge un problema que afecta el eje hipotálamo-hipófisis-suprarrenal fuera de la glándula, es una insuficiencia suprarrenal secundaria .
Enfermedad de Addison [ editar ]
La enfermedad de Addison se refiere al hipoadrenalismo primario, que es una deficiencia en la producción de glucocorticoides y mineralocorticoides por parte de la glándula suprarrenal. En el mundo occidental, la enfermedad de Addison es más comúnmente una condición autoinmune , en la cual el cuerpo produce anticuerpos contra las células de la corteza suprarrenal. En todo el mundo, la enfermedad es causada con mayor frecuencia por infección, especialmente por tuberculosis . Una característica distintiva de la enfermedad de Addison es la hiperpigmentación de la piel, que se presenta con otros síntomas inespecíficos como la fatiga. [4]
Una complicación observada en la enfermedad de Addison no tratada y otros tipos de insuficiencia suprarrenal primaria es la crisis suprarrenal , una emergencia médica en la cual los niveles bajos de glucocorticoides y mineralocorticoides provocan shock hipovolémico y síntomas como vómitos y fiebre. Una crisis suprarrenal puede conducir progresivamente a estupor y coma . [4] El manejo de las crisis suprarrenales incluye la aplicación de inyecciones de hidrocortisona . [46]
Insuficiencia suprarrenal secundaria [ editar ]
En la insuficiencia suprarrenal secundaria, una disfunción del eje hipotalámico-pituitario-suprarrenal conduce a una disminución de la estimulación de la corteza suprarrenal. Además de la supresión del eje por la terapia con glucocorticoides, la causa más común de insuficiencia suprarrenal secundaria son los tumores que afectan la producción de la hormona adrenocorticotrópica (ACTH) por la glándula pituitaria . [6] Este tipo de insuficiencia suprarrenal generalmente no afecta la producción de mineralocorticoides , que en cambio están bajo la regulación del sistema renina-angiotensina . [4]
Hiperplasia suprarrenal congénita [ editar ]
La hiperplasia suprarrenal congénita es una enfermedad congénita en la que las mutaciones de las enzimas que producen hormonas esteroides provocan una deficiencia de glucocorticoides y un mal funcionamiento del circuito de retroalimentación negativa del eje HPA . En el eje HPA, el cortisol (un glucocorticoide) inhibe la liberación de CRH y ACTH , hormonas que a su vez estimulan la síntesis de corticosteroides. Como el cortisol no se puede sintetizar, estas hormonas se liberan en grandes cantidades y estimulan la producción de otros esteroides suprarrenales. La forma más común de hiperplasia suprarrenal congénita se debe a la 21-hidroxilasadeficiencia. La 21-hidroxilasa es necesaria para la producción de mineralocorticoides y glucocorticoides, pero no de andrógenos . Por lo tanto, la estimulación con ACTH de la corteza suprarrenal induce la liberación de cantidades excesivas de andrógenos suprarrenales , lo que puede conducir al desarrollo de genitales ambiguos y características sexuales secundarias . [30]
Tumores suprarrenales [ editar ]
Los tumores suprarrenales se encuentran comúnmente como incidentalomas , tumores asintomáticosinesperados encontrados durante las imágenes médicas . Se observan en alrededor del 3,4% de las tomografías computarizadas , [7] y en la mayoría de los casos son adenomas benignos . [47] Los carcinomas suprarrenales son muy raros, con una incidencia de 1 caso por millón por año. [4]
Los feocromocitomas son tumores de la médula suprarrenal que surgen de las células cromafines . Pueden producir una variedad de síntomas inespecíficos, que incluyen dolores de cabeza, sudoración, ansiedad y palpitaciones . Los signos comunes incluyen hipertensión y taquicardia . La cirugía, especialmente la laparoscopia suprarrenal , es el tratamiento más común para los feocromocitomas pequeños. [48]
Historia [ editar ]
A Bartolomeo Eustachi , un anatomista italiano, se le atribuye la primera descripción de las glándulas suprarrenales en 1563-4. [49] [50] Sin embargo, estas publicaciones eran parte de la biblioteca papal y no recibieron atención pública, que se recibió por primera vez con las ilustraciones de Caspar Bartholin el Viejo en 1611. [50]
Las glándulas suprarrenales se nombran por su ubicación en relación con los riñones. El término "suprarrenal" proviene de ad- (latín, "cerca") y renes (latín, "riñón"). [51] Del mismo modo, "suprarrenal", como lo denominó Jean Riolan el Joven en 1629, se deriva del latín supra ( latín : "arriba" ) y renes ( latín : riñón) La naturaleza suprarrenal de las glándulas no se aceptó realmente hasta el siglo XIX, ya que los anatomistas aclararon la naturaleza sin conductos de las glándulas y su probable función secretora; antes de esto, hubo un debate sobre si las glándulas eran suprarrenales o si eran parte de la enfermedad. riñón. [50]
Uno de los trabajos más reconocidos sobre las glándulas suprarrenales se produjo en 1855 con la publicación de Sobre los efectos constitucionales y locales de la enfermedad de la cápsula suprarrenal , por el médico inglés Thomas Addison . En su monografía, Addison describió lo que el médico francés George Trousseau llamaría más tarde la enfermedad de Addison , un epónimo que todavía se usa hoy en día para una afección de insuficiencia suprarrenal y sus manifestaciones clínicas relacionadas. [52] En 1894, los fisiólogos ingleses George Oliver y Edward Schafer estudiaron la acción de los extractos suprarrenales y observaron su presiónefectos En las décadas siguientes, varios médicos experimentaron con extractos de la corteza suprarrenal para tratar la enfermedad de Addison. [49] Edward Calvin Kendall , Philip Hench y Tadeusz Reichstein fueron galardonados con el Premio Nobel de Fisiología o Medicina de 1950 por sus descubrimientos sobre la estructura y los efectos de las hormonas suprarrenales.



No hay comentarios:
Publicar un comentario